Магнитно-резонансная томография органов брюшной полости и забрюшинного пространства — это высокоинформативный неинвазивный метод исследования, использующий магнитные поля и радиоволны для получения детализированных изображений внутренних органов и тканей в области живота. Процесс визуализации основан на взаимодействии магнитного поля с атомами водорода, которые присутствуют в организме, особенно в воде и жирах. Радиоволны, направленные на ткани, возбуждают водородные атомы, которые затем излучают сигналы, преобразуемые в изображение. В результате этого процесса врачи получают подробные изображения мягких тканей, что позволяет эффективно диагностировать различные заболевания. Комплексная МРТ органов брюшной полости и забрюшинного пространства позволяет выявить первые проявления болезни, которые другие методы аппаратной диагностики (УЗИ, рентген) не могут определить с нужной достоверностью. Результаты томографии хорошо покажут:
- внутренние кровотечения;
- фиброзные изменения структуры печени;
- воспалительные процессы в тканях;
- новообразования различного генеза;
- конкременты;
- инфекционные заболевания и их последствия.
МР-исследование дает возможность выявить ранние стадии онко-заболеваний органов и обнаружить клетки метастазов. Это позволяет вовремя назначить результативную терапию и увеличить шансы пациента на полное выздоровление или ремиссию.
Показания
Показаниями для данного вида томографии являются:
Что покажут снимки?
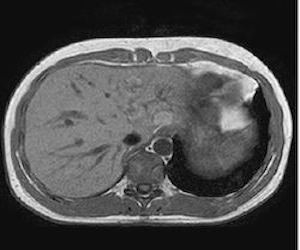
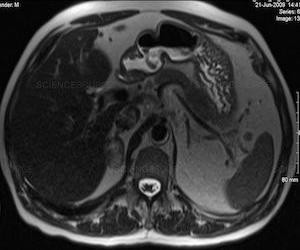
| печень на МРТ | селезенка на МРТ | поджелудочная железа на МРТ |
 |
 |
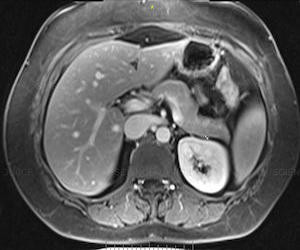 |
МРТ снимки - это серия объемных черно-белых изображений - томограмм. Они хорошо показывают строение тканей органов, их взаимное расположение и наличие чужеродных образований.
Какие органы входят в обследование
МРТ органов брюшной полости и забрюшинного пространства включает сканирование следующих органов:
- нижняя часть пищевода;
- желудок;
- печень;
- селезенка;
- поджелудочная железа;
- желчный пузырь;
- почки;
- надпочечники;
- брыжейка;
- лимфатические узлы;
- соединительные ткани;
- часть тонкого кишечника - двенадцатиперстную, ободочную кишку.
Подготовка к процедуре
 Поскольку в зону сканирования при магнитно-резонансной томографии брюшной полости и забрюшинного пространства попадает кишечник, для качественной диагностики требуются подготовительные действия. Это диета и голодание. Нацелены они на снижение перистальтики и газообразования в кишечнике. Обследование органов зоны живота должно проходить натощак. Минимальный интервал в приеме пищи перед МРТ составляет 6 часов. За 2-3 дня до диагностики нужно начать соблюдать диету, исключив из рациона питания продукты с высоким содержанием клетчатки и газированные напитки.
Поскольку в зону сканирования при магнитно-резонансной томографии брюшной полости и забрюшинного пространства попадает кишечник, для качественной диагностики требуются подготовительные действия. Это диета и голодание. Нацелены они на снижение перистальтики и газообразования в кишечнике. Обследование органов зоны живота должно проходить натощак. Минимальный интервал в приеме пищи перед МРТ составляет 6 часов. За 2-3 дня до диагностики нужно начать соблюдать диету, исключив из рациона питания продукты с высоким содержанием клетчатки и газированные напитки.
Как делают МРТ исследование органов брюшной полости и забрюшинного пространства?
Выбор одежды для прохождения процедуры МРТ должен быть в пользу удобных вещей без металлических элементов.
Заходить в помещение с томографом нужно без украшений и металлических деталей одежды, так как они создают высокую вероятность искажения результатов. Электронные приборы, часы и мобильный телефон также следует оставить за пределами радиологического кабинета. Сильное магнитное поле аппарата может вывести их из строя.
Перед началом сканирования обследуемый принимает горизонтальное положение на кушетке аппарата. Затем томографический стол заезжает внутрь камеры томографа.
Длительность обследование брюшной полости и забрюшинного пространства обычно составляет 20-30 минут. Если диагностика проводится с контрастным усилением, это потребует 50-60 минут. Расшифровка данных обследования потребует еще 30-40 минут.
Все время нахождения внутри томографа пациент должен сохранять неподвижность. Несколько раз потребуется задержка дыхания по команде рентгенолога.
Противопоказания
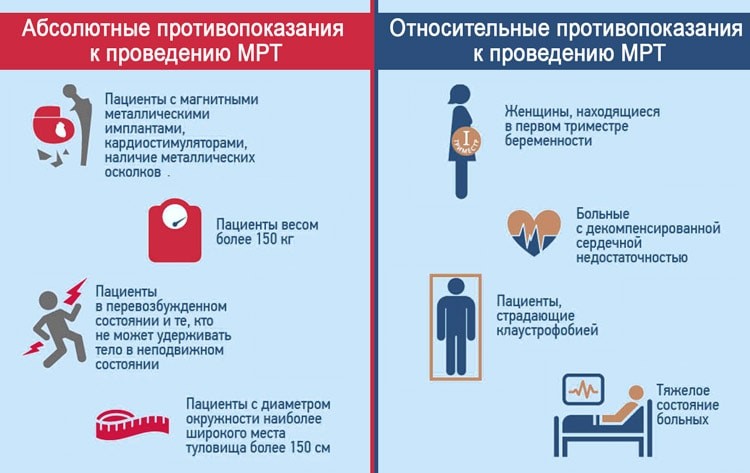 Противопоказания на МРТ брюшной полости и забрюшинного пространства делятся на ограничения:
Противопоказания на МРТ брюшной полости и забрюшинного пространства делятся на ограничения:
- связанные с принципом сканирования;
- с введением контрастного вещества.
Абсолютным противопоказанием к любому магнитно-резонансному сканированию станет наличие ферромагнитного металла и электронных устройств жизнеобеспечения в теле пациента, если в паспорте устройства не указано, что он совместим с МРТ.
Противопоказанием к контрастированию будет:
- беременность;
- индивидуальная непереносимость компонентов контрастного вещества (гадолиния);
- хроническая почечная недостаточность.
Остальные факторы - клаустрофобия, большой вес пациента при соблюдении мер предосторожности и корректной подготовке не несут вреда для организма. Иногда нарушение двигательной активности, которое сопровождается судорогами, может потребовать дополнительной фиксации пациента специальными ремнями. Клаустрофобия требует поиска полузакрытых томографов или седации. Вес пациента 120 кг+ может существенно ограничить перечень моделей томографов, на которых пациент сможет сделать обследование.
| Исследование |
Цена МРТ 0,2-1,5 Тл |
Цена МРТ 3 Тл |
|---|---|---|
|
МРТ брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) |
от 4850 руб. | от 8000 руб. |
| МРТ холангиопанкреатография (печень, желчный пузырь, желчные протоки, печеночные протоки) | от 4850 руб. | от 8000 руб. |
| МРТ брюшной полости с МР-холангиографией | от 8000 руб. | от 10500 руб. |
|
МРТ забрюшинного пространства (почки, надпочечники, мочеточники, поджелудочная железа, лимфоузлы) |
от 4850 руб. | от 8000 руб. |
| МРТ желудка прицельная | от 8000 руб. | от 10000 руб. |
| МРТ всего тела с применением диффузионной МРТ (онкоскрининг) | от 12300 руб. | от 44000 руб. |
Что лучше: КТ или МРТ брюшной полости и забрюшинного пространства?
В плане информативности КТ брюшной полости и забрюшинного пространства часто сравнивают с МРТ, но сфера применения этих методик несколько отличается. Поскольку принцип работы компьютерной томографии основывается на рентген-излучении, на КТ снимках хорошо будут видны полые органы - например, желудок, желчный пузырь, желчевыводящие протоки, кишечник. МРТ лучше всего показывает органы с большим содержанием воды, поэтому она может детально показать состояние печени, селезенки, мягких тканей забрюшинного пространства, лимфатических узлов.
Еще один аспект, который стоит принять во внимание, это безопасность обследования. МР-томография использует безвредное магнитное поле. Компьютерная томография сопряжена с лучевой нагрузкой. На современных низкодозных мультиспиральных КТ в сравнении с аппаратами старого поколения уровень лучевой нагрузки намного меньше, но она все-таки есть и в среднем составляет 5-7 мЗв за одно обследование.
По цене магнитно-резонансная томография имеет более высокую стоимость, однако в меньшем количестве случаев требует контрастирования. Например, если стоит задача провести детальную диагностику сосудов брюшной полости на МРТ, контраст почти никогда не требуется, в отличие от КТ-ангиографии брюшной полости, которую проводить без контраста нет смысла.
Из-за наличия лучевой нагрузки на организм КТ, в отличие от МРТ, не рекомендовано беременным женщинам и детям, не достигшим возраста 5 лет. Однако пациентам с кардиостимуляторами и металлическими имплантами можно безопасно делать компьютерную томографию, тогда как МРТ таким людям строго противопоказано.
Нельзя однозначно сказать, что эффективнее - МРТ или КТ брюшной полости и забрюшинного пространства. Решение, какую томографию следует сделать пациенту, принимает лечащий врач исходя из истории болезни и диагностических задач. Он же и ставит окончательный диагноз на основании письменного заключения и томограмм, которые пациент получит по результатам диагностики.
Как сделать качественную магнитно-резонансную томографию
Список литературы
- Ратников, В. А. Диагностические возможности и методика магнитно-резонансной томографии печени, билиарного тракта, поджелудочной железы и селезенки / В. А. Ратников // Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. — 2001. — Т. 9, № 3
- Ратников В.А., Черемисин В.М. Методика высокопольной магнитно-резонансной томографии печени, билиарного тракта и поджелудочной железы // Мед. визуализация. - 2001. - № 4.
-
Магнитно-резонансная томография тела Э. Руммени, П. Раймер, В. Хандель пер. англ. Под общей ред. Г.Г. Кармазановского. - М.: МЕДпресс-информ, 2014.
- Акберов Р.Ф., Михайлов М.К., Дмитриев О.Ю. Алгоритм лучевых методов исследования при заболеваниях и опухолевых поражениях ГПДЗ //Тез. докл. VIII съезда рентгенологов и радиологов. Челябинск-М., 2001
- Араблинский А.В. Современная лучевая диагностика объемных образований паренхиматозных органов и некоторых других заболеваний брюшной полости и забрюшинного пространства: Автореф. дисс. . докт. мед. наук. М., 1993.
- Буйлов В.М. Алгоритм лучевой диагностики псевдоопухолей почек //Тез. докл. VIII съезда рентгенологов и радиологов. Челябинск-М., 2001. -С.
- Ваганов А.В., Фокин В.И., Евстратов Т.В., Ваганов Н.В. Новый подход лучевой диагностики состояния лимфатической системы забрюшинного пространства //Тез. докл. VIII съезда рентгенологов и радиологов. -Челябинск-М., 2001.
- Вязицкий Ю.П., Селезнев Л.С., Гребнева Л.Д. Лучевая диагностика заболеваний поджелудочной железы //Клиническая медицина. 1989. - №7.
- Мякинысов В.Б., Панченко Д.И., Колдянская П.В. Возможности комплексной лучевой диагностики в раннем выявлении и определении стадии процесса при раке почки //Сб. научн. трудов: Радиология. М., 2001.
- Мамаева В.Г. Лучевая диагностика опухолей надпочечников: Автореф. дисс. докт. мед. наук М., 1997.
- Иванчиков А.А. Магнитно-резонансная холангиография в диагностике некоторых заболеваний желчевыводящих путей: Дис. канд. мед. наук. - М., 2004.
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
