Бесплатный телефон по России: +7(800)300-98-12
 В эндокринологии болезни щитовидной железы (ЩЖ) занимают второе место по своей распространенности. Патология железы встречается у 8-20% взрослого населения земного шара. Злокачественные опухоли щитовидной железы составляют 1-3% в структуре онкологической патологии. Диагностика рака щитовидной железы в медицинских центрах осуществляется с помощью:
В эндокринологии болезни щитовидной железы (ЩЖ) занимают второе место по своей распространенности. Патология железы встречается у 8-20% взрослого населения земного шара. Злокачественные опухоли щитовидной железы составляют 1-3% в структуре онкологической патологии. Диагностика рака щитовидной железы в медицинских центрах осуществляется с помощью:
- УЗИ щитовидной железы;
- КТ щитовидной железы;
- МРТ щитовидной железы;
- Сцинтиграфии;
- Биопсии и гистологии.
По статистике примерно 20-25% всех узлов, которые обнаруживаются у людей в щитовидке, являются злокачественными образованиями. Возникновение рака щитовидной железы врачи связывают с наличием радиоактивного излучения, наследственностью и мутациями клеток. Ранняя диагностика этого заболевания напрямую определяет шансы человека на долгосрочную ремиссию или полное излечение.
Признаки рака щитовидной железы
Сам пациент может самостоятельно понять, что что-то не то происходит с его щитовидной железой. Выявить проблемы со своей щитовидкой можно при помощи несложной пальпации. Человек может встать перед зеркалом и посмотреть на свою шею. Если щитовидная железа не видна, это признак нулевой степени выраженности, то есть зоба нет. При наличии видимой щитовидной железы, которая имеют размер примерно фаланги, можно говорить о том, что есть увеличение железы первой степени. Когда щитовидная железа видна при запрокидывании головы, это уже симптом наличия зоба второй степени и основание срочно сделать УЗИ щитовидной железы с последующей консультацией у эндокринолога.
Виды
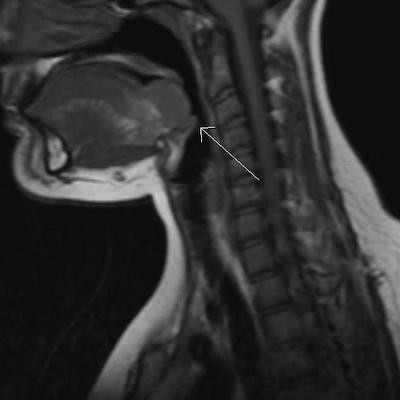
Признаки рака щитовидной железы на МРТ снимках
Рак щитовидной железы на МРТ проявляется:
- признаками новообразования с неровными краями;
- накоплением контрастного препарата;
- инвазией опухоли в прилежащие ткани;
- гиперинтенсивным сигналом T2 изображениях;
- очагами метастазов в соседних тканях и костных структурах.
Использование данных МРТ позволяет анализировать состояние окружающих щитовидную железу органов и тканей, определять наличие шейных лимфатических узлов, анализировать характер их изменения, прогнозировать метастатическое поражение.
МРТ щитовидной железы или биопсия
Иногда, если данные МРТ показали признаки онкологического образования, но все же остались некоторые сомнения в точности, окончательная диагностика рака осуществляется с помощью тонкоигольной аспирационной биопсии щитовидной железы. Она в медицинских центрах Санкт-Петербурга выполняется обычно по результатам УЗИ или МРТ. Больной находится в положении лежа с запрокинутой головой. Врач с помощью данных предварительного сканирования нащупывает узел и обычным шприцем с иголкой производит пункцию нужной области и забор материала. Для проведения тонкоигольной биопсии необходимо брать материал с нескольких участков узла. Затем этот биологический материал направляется в лабораторию для гистологического обследования.
К сожалению, биопсия железы не является 100 % точным методом диагностики. Ее вероятность определения рака достигает порядка 60 - 65%, так как при биопсии нельзя судить о наличии фолликулярного рака щитовидной железы. Его показывает только МРТ щитовидной железы с контрастированием.
В особо сложных случаях специалистам ничего не остается, как проводить срочное гистологическое интраоперационное исследование. В ходе операции врач берет кусочек узла и направляет на гистологию. Пока идет операция гистологи в течение 20-30 минут методом заморозки проверяют биоматериал и дают хирургу заключение о пораженности узла злокачественным процессом. В зависимости от полученных результатов хирург уже выбирает объем оперативного вмешательства.
Как сделать МРТ щитовидной железы при раке
В медицинских центрах МРТ щитовидки осуществляется в рамках МРТ мягких тканей с контрастом на высокопольных аппаратах мощностью не менее 1.5 Тесла. Такая томография длится 30-40 минут и не требует особой подготовки.
В ходе сканирования врачи делают серию снимков (от 1000 до 2000 изображений). Для выполнения каждой серии нужно несколько минут. Очень важно не двигаться в тот момент, когда формируются изображения. Вы поймете, что томограф делает снимки, когда услышите стучащий звук и шум. Вы можете расслабиться немного, когда звук прекратиться. Но без команды МРТ оператора нельзя менять исходное положение тела. Если Вы будете двигаться во время диагностического сеанса, изображения могут получиться смазанными, и процедуру придется переделывать.
Во время диагностики пациент находится внутри камеры томографа, но имеет постоянную связь с врачом.
После завершения диагностики и обработки данных, рентгенолог запишет полученные изображения на электронный диск или флешку и выдаст экспертное заключение в письменном виде. С результатами томографии пациент обычно направляется на прим к своему лечащему врачу для постановки окончательного диагноза и назначения адекватного лечения.
Подготовка к МРТ с контрастным усилением
Противопоказания к МРТ
Как часто нужно делать МРТ при раке щитовидной железы?
- При неизмененной ЩЖ в профилактических целях пациенту 1 раз в два года нужно делать УЗИ щитовидной железы.
- При узловых изменениях и отсутствии признаков злокачественности пациенту нужно делать бесконтрастную МРТ мягких тканей шеи 1 раз в год;
- При наличии признаков злокачественности щитовидной железы для определения стадии процесса пациенту нужно делать МРТ щитовидной железы с контрастом 1 раз в два месяца.
- При динамическом мониторинге в послеоперационный период эффективным является использование контрольного УЗИ:
- первое исследование - через 3 месяца после операции;
- в первый год после операции - 1 раз в 3 месяца;
- в последующие 5 лет - 1 раз в 6 месяцев;
- далее, пожизненно - 1 раз в год.
Список литературы
- Абалмасов В.Г., Евменова Т.Д., Мошнегуц C.B. Магнитно-резонансная томография узловых образований щитовидной железы: сопоставление с данными патолого-гистологических исследований. // Визуализация в клинике. 2002. -№21
- Абдулхалимова М.М., Митьков В.В., Бондаренко В.О., Зубарев А.Р. Диагностика узловых образований щитовидной железы с использованием современных методов исследования. // Ультразвуковая диагностика. 1999. - №3.
- Алтунина B.C. Ультразвуковая диагностика рецидивов рака щитовидной железы. Автореф. дис. канд. мед. наук. Обнинск, 1996.
- Белобородов В.А. Дифференциальная диагностика и хирургическая тактика при узловых образованиях щитовидной железы. Дис. докт. мед. наук. Иркутск, 2000.
- Бояджан Г.Г., Тарджиманова JI.M. Магнитно-резонансная томография в дифференциальной диагностике узловых образований щитовидной железы. // Материалы Всероссийского научного форума «Радиология 2005». М., 31 мая - Зиюня 2005.
- Валдина Е.А., Пучков Ю.Г. Пункционная биопсия в диагностике заболеваний щитовидной железы. // Вестник хирургии. 1988. - №10.
- Герасимов Г.А., Трошина Е.А. Дифференциальная диагностика и выбор метода лечения при узловом зобе. // Проблемы эндокринологии. 1998. -№5, т. 44.
- Евтюхина А.Н., Строкова Л.А. Ультразвуковая диагностика и магнитно-резонансная томография в оценке местного распространения рака щитовидной железы. // Материалы 4 Российского научного форума Радиология-2003. М, 2003.
- Колокасидис И., Ахадов Т.А., Снегирева Р.Я. Магнитно-резонансная томография в диагностике заболеваний щитовидной железы. // Медицинская визуализация. 1999. - №1.
- Noma S., Kanaoka M. et al. Thyroid mases: MR imaging and pathologic correlation. // Radiology. 1988. - V. 168. №3.
- Bellantone R., Lombardi C.P., Rafaelli M. et al. Management of cystic or predominantly cystic thyroid nodules: the role of ultrasound-guided fine-needle aspiration biopsy. //Thyroid. 2004. - №14 (1)
- Bagley J.S., Ewen S.W., Swith F.W. Krukowski Z.H. Magnetic resonance imaging of thyroid swellings. // Br. J. Surg. 1996. - Jun; 83(6)
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
