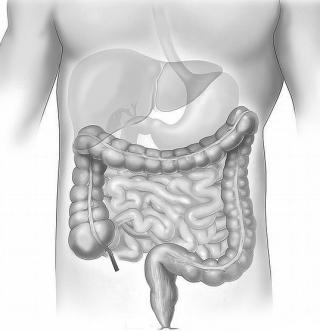
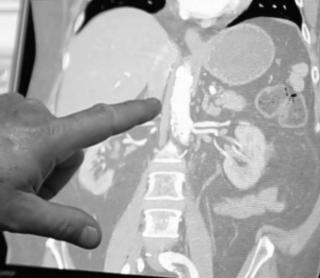
Изжоги в животе - это неспецифический симптом. Это значит, что она может быть признаком нескольких заболеваний. Возможные причины болевого синдрома в животе и изжоги включают:
Заболевания
Б
Г
П
С

Дятлова Людмила Николаевна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 1995 года
Ведет прием: МЦ Энерго на Киевской
Записаться
Кравчук Надежда Михайловна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2004 года
Ведет прием: Альфамед в Кудрово
Записаться
Лаптева Елена Николаевна
Специализация: Гастроэнтеролог
Опыт работы: с 1973
Ведет прием: МЦ Энергия Здоровья на Энгельса
Записаться
Аширова Консуэло Владиленовна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 1996 года
Ведет прием: МЦ Лонга Вита на Большеохтинском
Записаться
Ильчишина Татьяна Алексеевна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2005 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Похальская Ольга Юрьевна
Специализация: Гастроэнтеролог
Опыт работы: с 2004 года
Ведет прием: МЦ Лонга Вита
Записаться
Вострикова Екатерина Борисовна
Специализация: Гастроэнтеролог, Пульмонолог
Опыт работы: с 2007 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Манило Елена Владимировна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог, Детский гастроэнтеролог
Опыт работы: с 2014 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Денисова Анна Алексеевна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2006 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Дедкова Ольга Владимировна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2005 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Констанденков Андрей Михайлович
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 2019 года
Ведет прием: МЦ СМ-Клиника на Маршала Захарова
Записаться
Пасечник Виктор Викторович
Специализация: Гастроэнтеролог
Опыт работы: с 2014 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Яковлева Александра Вячеславовна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2013 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Василевицкая Ирина Валерьевна
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 2015 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Ильчишина Татьяна Алексеевна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2005 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Акаева Светлана Владимировна
Специализация: Гастроэнтеролог
Опыт работы: с 2020 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Андреев Александр Сергеевич
Специализация: Гастроэнтеролог
Опыт работы: с 2008 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Богомазов Юрий Владимирович
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2008 года
Ведет прием: МЦ СМ-Клиника на Маршала Захарова
Записаться
Бочкова Ольга Юрьевна
Специализация: Гастроэнтеролог
Опыт работы: с 2006 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Булгар Ксения Ивановна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2012 года
Ведет прием: Медси на Марата 6
Записаться
Волошина Ирина Олеговна
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 2001 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Гончар Виктория Николаевна
Специализация: Гастроэнтеролог, Эндокринолог
Опыт работы: с 2006 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Горчаков Алексей Александрович
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2010 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Грек Елена Анатольевна
Специализация: Гастроэнтеролог, Педиатр
Опыт работы: с 1994 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Едемская Марина Александровна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2008 года
Ведет прием: Северо-Западный центр эндокринологии на Гагарина, МЦ СМ-Клиника на Выборгском
Записаться
Ежевская Елена Николаевна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог
Опыт работы: с 2008 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Ермакова Антонина Александровна
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 1996 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Князева Людмила Романовна
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 1990 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Куприянова Ирина Анатольевна
Специализация: Гастроэнтеролог
Опыт работы: с 2008 года
Ведет прием: МЦ СМ-Клиника на Выборгском
Записаться
Лопатин Сергей Николаевич
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2009 года
Ведет прием: МЦ СМ-Клиника на Дунайском, Петроклиника на Фурштатской, МЦ Здоровье
Записаться
Магадиев Марат Фанзилович
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2007 года
Ведет прием: МЦ СМ-Клиника на Дунайском, НИИ скорой помощи им. Джанелидзе
Записаться
Некрасов Александр Владимирович
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2005 года
Ведет прием: МЦ Медицентр на Маршала Жукова, МЦ Медицентр Колтуши
Записаться
Потапова Ирина Валентиновна
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 1974
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Сидорова Надежда Сергеевна
Специализация: Гастроэнтеролог
Опыт работы: с 2015 года
Ведет прием: Кардиоклиника на Кузнецовской
Записаться
Ситников Антон Александрович
Специализация: Терапевт, Гастроэнтеролог, Кардиолог
Опыт работы: с 2016 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Хватова Елена Анатольевна
Специализация: Врач УЗИ, Гастроэнтеролог, Педиатр
Опыт работы: с 2006 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Чижова Светлана Николаевна
Специализация: Терапевт, Гастроэнтеролог, Гепатолог, Кардиолог
Опыт работы: с 1980 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Шаповалова Елена Владимировна
Специализация: Гастроэнтеролог, Гепатолог
Опыт работы: с 1989 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Терехова Ольга Борисовна
Специализация: Гастроэнтеролог, Педиатр
Опыт работы: с 2010 года
Ведет прием: МЦ СМ-Клиника на Ударников
Записаться
Михайлова Виктория Евгеньевна
Специализация: Гастроэнтеролог, Педиатр
Опыт работы: с 2010 года
Ведет прием: МЦ СМ-Клиника на Выборгском, Детская городская больница №2 Святой Марии Магдалины
Записаться
Белотицкая Валерия Эдуардовна
Специализация: Гастроэнтеролог, Педиатр
Опыт работы: с 2015 года
Ведет прием: МЦ СМ-Клиника на Дунайском
Записаться
Волобуева Ольга Борисовна
Специализация: Гастроэнтеролог
Опыт работы: с 2003 года
Ведет прием: МЦ Медпомощь 24 Балканский
Записаться
Лященко Юлия Юрьевна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2008 года
Ведет прием: МЦ Медпомощь 24 Заневский
Записаться
Мещерякова Дарья Александровна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2012 года
Ведет прием: МЦ Медпомощь 24 Балканский, МЦ МедПросвет
Записаться
Овчинникова Елена Владимировна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2007 года
Ведет прием: МЦ Медпомощь 24 Балканский
Записаться
Радченко Сергей Иванович
Специализация: Гастроэнтеролог, Педиатр, Врач общей практики
Опыт работы: с 1989 года
Ведет прием: МЦ Медицентр Поликарпова, МЦ Медицентр Охтинская Аллея
Записаться
Банникова Татьяна Петровна
Специализация: Гастроэнтеролог, Эндоскопист
Опыт работы: с 1988 года
Ведет прием: МЦ Медицентр Поликарпова, МЦ Медицентр Охтинская Аллея
Записаться
Вещева Мария Александровна
Специализация: Гастроэнтеролог
Опыт работы: с 2018 года
Ведет прием: МЦ Медицентр Поликарпова,МЦ Мидицентр Марщала Жукова
Записаться
Рузанова Ирина Николаевна
Специализация: Гастроэнтеролог
Опыт работы: с 1988 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Омельчук Алексей Ростиславович
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2008 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Карпова Анна Александровна
Специализация: Терапевт, Гастроэнтеролог, Кардиолог
Опыт работы: с 1999 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Дмитриева Юлия Евгеньевна
Специализация: Гастроэнтеролог, Эндоскопист
Опыт работы: с 1999 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Песоцкая Оксана Владимировна
Специализация: Гастроэнтеролог, Кардиолог
Опыт работы: с 1991 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Блинова Вера Викторовна
Специализация: Гастроэнтеролог
Опыт работы: с 2013 года
Ведет прием: МЦ Балтмед Озерки, Детская больница № 19 им. Раухфуса
Записаться
Трифонова Ольга Константиновна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 2018 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Алексюк Елена Александровна
Специализация: Гастроэнтеролог, Врач общей практики
Опыт работы: с 1995 года
Ведет прием: СМТ на Московском
Записаться
Тихонова (Буслова) Ирина Анатольевна
Специализация: Терапевт, Гастроэнтеролог
Опыт работы: с 1997 года
Ведет прием: МЦ Балтмед Озерки
Записаться
Черёмухина Лариса Вячеславовна
Специализация: Гастроэнтеролог
Опыт работы: с 1991 года
Ведет прием: МЦ Балтмед Озерки, МЦ АБИА Королева
Записаться
Безруков Юрий Николаевич
Специализация: Терапевт, Гастроэнтеролог, Кардиолог
Опыт работы: с 1990 года
Ведет прием: ЛДЦ Светлана
Записаться
Ровный Виктор Борисович
Специализация: Гастроэнтеролог, Гепатолог, Инфекционист, Паразитолог, Детский инфекционист, Детский гастроэнтеролог, Инфекционист-гепатолог, Инфекционист-паразитолог
Опыт работы: с 2008 года
Ведет прием: Династия на Репищева
Записаться
Кижло Людмила Борисовна
Специализация: Гастроэнтеролог, Гепатолог, Инфекционист, Детский инфекционист, Детский гастроэнтеролог, Инфекционист-гепатолог, Инфекционист-паразитолог
Опыт работы: с 1976 года
Ведет прием: Династия на Ленина
ЗаписатьсяСписок литературы:
- Внутренние болезни: лекции для врачей // Под.ред. Б.И. Шулутко -Л. -1991.-592 с.
-
Клиническая гастроентерология / Под. ред. Н.В.Харченко. — Киев: Здоровья, 2000 448 с.
-
Лазовский, Ю.М. Функциональная морфология желудка в норме и патологии / Ю.М.Лазовский. — М.: Изд-во АМН СССР, 1947. 386 с.
-
Дворяковский И.В., Фролова А.Н., Захарова Е.С. Причины болей в животе у детей . // Ультразвуковая диагностика . 1998 . - № 1 . - С . 59-62.
-
Джерота Д. Хирургическое обследование брюшной полости. Москва: Медицина. 1972. - 307 с.
Информационные статьи о диагностике
Болевые ощущения в кишке и животе - это неспецифический симптом. Это значит, что она может быть признаком нескольких заболеваний. При ее появлении пациенту следует записаться на прием к врачу. По результатам первичного осмотра врач назначит сделать следующие обследования:
Болевой синдром в животе и желудке - это неспецифический симптом. Это значит, что она может быть признаком нескольких заболеваний. При ее появлении пациенту следует записаться на прием к врачу. По результатам первичного осмотра врач назначит сделать следующие обследования:
В ходе МРТ брюшной полости видны: нижняя часть пищевода, желудок, селезенка, печень и ее протоки, желчный пузырь, желчевыводящие пути, брыжейка, поджелудочная железа, отдельные части тонкого кишечника.
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ