Содержание
Запор и болевой синдром в животе - это неспецифический симптом. Он не всегда связан с заболеванием. Например, недостаточное потребление воды и пищевых волокон может привести к трудностям в прохождении пищевых масс через кишечник, вызывая запоры и болезненность в животе. Малоподвижный образ жизни также может привести к замедлению движения пищевых масс через кишечник, что может вызывать запоры и боль в животе. Некоторые лекарственные препараты, такие как антидепрессанты, противоаллергические средства и опиоидные анальгетики, могут вызывать данные ощущения.
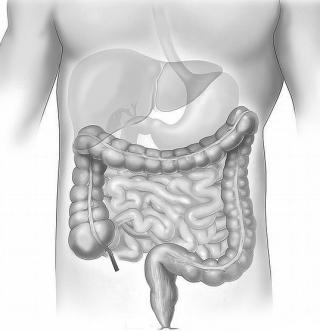
Возможные медицинские причины запора и болевой синдром в животе включают:
Заболевания
Признаки:
- боль в животе
- боль при мочеиспускании - дизурия
- высокая температура - гиперпирексия
- запор
- общая слабость в теле
- пуканье и метеоризм
Признаки:
- боль в животе
- борозды на коже
- вздутие живота
- волдыри на коже
- диарея - понос
- запор
- зуд кожи
- рвота
- спазмы в животе
- судороги в животе
- тяжесть в животе
- урчание в животе
Признаки:
- боль в животе
- боль в правом подреберье
- диарея - понос
- запор
- нерегулярное дыхание
- общая слабость в теле
- озноб и дрожь
- рвота
- тяжесть в животе
- увеличение печени - гепатомегалия
- хрипы
Признаки:
- боль в животе
- боль в пояснице
- головная боль - цефалгия
- запор
- изжога и отрыжка
- пуканье и метеоризм
- пульсация вокруг пупка
- рвота
- тошнота
Признаки:
- боль в животе
- боль в правой подвздошной области
- боль в правом боку
- боль около пупка
- диарея - понос
- запор
- потеря аппетита
- пуканье и метеоризм
- рвота
- тошнота
Признаки:
- боль в животе
- боль в мочевом пузыре
- боль в центральной части живота
- боль при мочеиспускании - дизурия
- женское бесплодие
- запор
- отсутсвие менструации - аменорея
- потеря сознания - обморок
- спазмы в животе
Признаки:
- асимметричная форма живота
- боль в кишечнике
- вздутие живота
- диарея - понос
- запор
- общая слабость в теле
- ощущение заполненного кишечника после дефекации
- пуканье и метеоризм
- рвота
- тяжесть в животе
Признаки:
- боль в животе
- высокая температура - гиперпирексия
- головная боль - цефалгия
- запор
- кал темного цвета или черного дегтеобразного цвета (мелена)
- кашель
- общая слабость в теле
Признаки:
- боль в анусе
- боль в прямой кишке
- диарея - понос
- запор
- кровотечение из ануса
- ощущение заполненного кишечника после дефекации
- потеря контроля над кишечником
Признаки:
- бессонница
- боль в животе
- боль в правой части грудной полости
- головная боль - цефалгия
- диарея - понос
- запор
- изжога и отрыжка
- общая слабость в теле
- озноб и дрожь
- пожелтение кожи и зрачков глаза - желтуха
- потеря аппетита
- рвота
- спазмы в животе
- тошнота
- чувство ломоты в теле
Признаки:
- боль в животе
- боль в плече
- боль в правой подвздошной области
- боль в правом боку
- боль в правом подреберье
- запор
- потеря аппетита
- тошнота
Признаки:
- боль в животе
- высокое артериальное давление
- головокружение
- депрессия
- запор
- лобная боль
- мышечная слабость
- общая слабость в теле
- повышенная жажда - полидипсия
- потеря аппетита
- рвота
- тошнота
- учащенное сердцебиение - тахикардия
- частое мочеиспускание
Признаки:
- бессонница
- боль в животе
- горечь во рту
- депрессия
- запор
- избыточный вес
- ломкость волос и ногтей
- мышечная слабость
- онемение в руках - парестезия
- отек век
- отек лица
- отек ног
- отек рук
- отсутсвие менструации - аменорея
- покалывание в руках
- потеря интереса к жизни - апатия
- сухость во рту
- сухость кожи
- холодные ноги
- холодные руки
- хрипы
- хроническая усталость - повышенная утомляемость
Признаки:
- боль в желудке
- боль в животе
- боль в поджелудочной железе
- вздутие живота
- диарея - понос
- запор
- изжога в горле
- изжога и отрыжка
- несварение желудка
- отрыгивание
- потеря аппетита
- пуканье и метеоризм
- тошнота
- тяжесть в желудке
Признаки:
- боль в животе
- боль в правом боку
- боль в правом подреберье
- высокая температура - гиперпирексия
- запор
- потеря аппетита
- тяжесть в животе
Признаки:
- боль в животе
- боль в поджелудочной железе
- горечь во рту
- диарея - понос
- запор
- изжога в горле
- изжога и отрыжка
- отрыгивание
- потеря аппетита
- тошнота
Признаки:
- боль в животе
- высокая температура - гиперпирексия
- диарея - понос
- запор
- озноб и дрожь
- рвота
- тошнота
- тяжесть в животе
Признаки:
- боль в животе
- боль около пупка
- выпуклость ниже пупка
- диарея - понос
- запор
- тошнота
- тяжесть в животе
- уплотнение или шишка
Признаки:
- боль в животе
- боль в пояснице
- боль в спине
- диарея - понос
- запор
- изжога и отрыжка
- потеря аппетита
- рвота с желчью
- тошнота
Признаки:
- боль в животе
- боль в пояснице
- боль в спине
- боль при дефекации
- запор
- невозможность опорожнения кишечника
- спазмы в животе
Признаки:
- боль в животе
- боль в нижней части живота
- боль около пупка
- вздутие живота
- запор
- общая слабость в теле
- потеря веса
- уплотнение или шишка
Признаки:
- боль в горле
- боль в горле при глотании
- боль в животе
- вздутие живота
- диарея - понос
- запор
- кашель
- нарушение функции глотания - дисфагия
- спазмы в животе
- судороги в животе
Признаки:
- боль в животе
- боль в центральной части живота
- вздутие живота
- головная боль - цефалгия
- диарея - понос
- запор
- потеря аппетита
- пуканье и метеоризм
- спазмы в животе
- судороги в животе
Признаки:
- боль в левой подвздошной области
- боль в нижней части живота
- боль около пупка
- высокая температура - гиперпирексия
- диарея - понос
- запор
- кровь в стуле
- повышенная чувствительность кожи - патергия
- потеря аппетита
- рвота
- тошнота
Признаки:
- боль в животе
- боль в кишечнике
- боль в центральной части живота
- вздутие живота
- головная боль - цефалгия
- диарея - понос
- запор
- потеря аппетита
- пуканье и метеоризм
- спазмы в животе
Признаки:
- боль в животе
- головокружение
- депрессия
- запор
- недостаточность железа - анемия
- повышенная раздражительность
- потеря веса
- рвота
- спазмы в животе
- судороги в животе
- тошнота
- тяжесть в животе
Признаки:
- боль в горле
- боль в горле при глотании
- боль в гортани
- боль в животе
- высокая температура - гиперпирексия
- диарея - понос
- жжение во рту
- запор
- озноб и дрожь
- онемение в горле
- спазмы в животе
- судороги в животе
- тошнота
- тяжесть в животе
- урчание в животе
- чувство удушья
- язвы во рту
Признаки:
- боль в животе
- боль в пояснице
- боль в спине
- боль при мочеиспускании - дизурия
- боль при половом акте
- женское бесплодие
- запор
- затрудненное мочеиспускание
- спазмы в животе
- судороги в животе
Признаки:
- боль в животе
- боль в пояснице
- боль в спине
- боль при дефекации
- запор
- нарушенный менструальный цикл
- спазмы в животе
Признаки:
- боль в животе
- боль в кишечнике
- боль в пояснице
- боль при дефекации
- боль при мочеиспускании - дизурия
- женское бесплодие
- запор
- нарушенный менструальный цикл
- спазмы в животе
Признаки:
- боль в животе
- запор
- изжога и отрыжка
- общая слабость в теле
- потеря аппетита
- рвота
- тошнота
- тяжесть в животе
Признаки:
- боль в животе
- боль в кишечнике
- боль в левой подвздошной области
- боль в центральной части живота
- вздутие живота
- диарея - понос
- запор
- пуканье и метеоризм
- спазмы в животе
- судороги в животе
- тяжесть в животе
Признаки:
- боль в кишечнике
- боль в левом боку
- боль в нижней части живота
- боль в прямой кишке
- боль около пупка
- вздутие живота
- запор
- невозможность опорожнения кишечника
- ощущение заполненного кишечника после дефекации
- повышенная жажда - полидипсия
- потеря аппетита
- пуканье и метеоризм
- сухость во рту
Признаки:
- вздутие живота
- диарея - понос
- запор
- изжога и отрыжка
- пуканье и метеоризм
- рвота
- спазмы в животе
- тошнота
Признаки:
- боль в животе
- головокружение
- запор
- потеря аппетита
- потеря интереса к жизни - апатия
- сухость кожи
- тошнота
Признаки:
- боль в животе
- боль в кишечнике
- боль в центральной части живота
- запор
- невозможность опорожнения кишечника
- общая слабость в теле
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- потеря контроля над кишечником
- пуканье и метеоризм
- спазмы в животе
- судороги в животе
- тяжесть в животе
Признаки:
- боль в животе
- боль при дефекации
- диарея - понос
- обезвоживание
- ощущение заполненного кишечника после дефекации
- потеря веса
- рвота
- судороги в теле
- тошнота
Признаки:
- боль в животе
- запор
- рвота
- спазмы в животе
- сыпь на лице
Признаки:
- боль в животе
- боль в кишечнике
- запор
- потеря аппетита
- сыпь на коже
- сыпь на лице
- тошнота
Признаки:
- боль в животе
- боль в кишечнике
- боль в прямой кишке
- боль в центральной части живота
- вздутие живота
- запор
- невозможность опорожнения кишечника
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- спазмы в животе
- тяжесть в животе
Признаки:
- боль в груди
- боль в животе
- боль в нижней части живота
- горечь во рту
- диарея - понос
- запор
- пожелтение кожи и зрачков глаза - желтуха
- рвота
- спазмы в животе
- судороги в животе
- сыпь на коже
- тошнота
Признаки:
- боль в нижней части живота
- боль в пояснице
- вздутие живота
- высокая температура - гиперпирексия
- запор
- кровь в моче - гематурия
- нерегулярное дыхание
- общая слабость в теле
- потеря аппетита
- потеря веса
- рвота
- тошнота
- уплотнение или шишка
Признаки:
- боль в животе
- боль в кишечнике
- вздутие живота
- запор
- изжога в горле
- изжога и отрыжка
- отрыгивание
- потеря аппетита
Признаки:
- боль в кишечнике
- боль в левом боку
- боль в нижней части живота
- вздутие живота
- выделения гноя
- высокая температура - гиперпирексия
- диарея - понос
- запор
- потеря веса
- пуканье и метеоризм
Признаки:
- боль в животе
- боль в кишечнике
- вздутие живота
- диарея - понос
- запор
- изжога в горле
- изжога и отрыжка
- общая слабость в теле
- потеря аппетита
- тошнота
Признаки:
- боль в животе
- боль в кишечнике
- вздутие живота
- запор
- невозможность опорожнения кишечника
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- спазмы в животе
- судороги в животе
- тошнота
- тяжесть в животе
- урчание в животе
Признаки:
- боль в животе
- вздутие живота
- диарея - понос
- запор
- изжога в горле
- изжога и отрыжка
- отрыгивание
- потеря аппетита
- тошнота
- тяжесть в животе
- урчание в животе
Признаки:
- боль в животе
- боль в нижней части живота
- высокая температура - гиперпирексия
- запор
- потеря аппетита
- рвота
- спазмы в животе
- судороги в животе
- тошнота
Признаки:
- боль в животе
- запор
- общая слабость в теле
- потеря аппетита
- рвота
- тошнота
- тяжесть в животе
- увеличение печени - гепатомегалия
Признаки:
- боль в животе
- вздутие живота
- запор
- общая слабость в теле
- озноб и дрожь
- потеря аппетита
- рвота
- рвота непереваренной пищей
- спазмы в животе
- тошнота
Признаки:
- боль в животе
- диарея - понос
- запор
- кровь в стуле
- недостаточность железа - анемия
- ректальное кровотечение
Признаки:
- боль в животе
- вздутие живота
- высокая температура - гиперпирексия
- запор
- изжога и отрыжка
- озноб и дрожь
- рвота
- спазмы в животе
- тошнота
Признаки:
- боль в анусе
- боль в кишечнике
- боль в нижней части живота
- боль в прямой кишке
- боль при дефекации
- диарея - понос
- жжение в заднем проходе
- запор
- кровь в стуле
- ложные позывы к дефекации
Признаки:
- боль в анусе
- боль в животе
- боль в левой подвздошной области
- боль в левом боку
- боль в левом подреберье
- боль в нижней части живота
- боль в прямой кишке
- боль при дефекации
- высокая температура - гиперпирексия
- жжение в заднем проходе
- запор
- ложные позывы к дефекации
- потеря веса
- спазмы в животе
Признаки:
- боль в животе
- боль в кишечнике
- боль в центральной части живота
- вздутие живота
- запор
- невозможность опорожнения кишечника
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- спазмы в животе
- судороги в животе
- тяжесть в животе
- урчание в животе
Признаки:
- боль в гениталиях - диспареуния
- боль в животе
- боль в промежности
- боль во влагалище
- жжение в гениталиях
- запор
- зуд в промежности
- кровтотечение из влагалища - вагинальные кровотечения
- невозможность опорожнения кишечника
- сухость влагалища
- язвы на гениталиях
Признаки:
- анальный свищ
- боль в анусе
- боль в нижней части живота
- боль в промежности
- боль в прямой кишке
- боль при дефекации
- жжение в заднем проходе
- запор
- кровотечение из ануса
- отек ануса
- потеря аппетита
- потеря веса
- потеря контроля над кишечником
- раздражение кожи в области ануса
- уплотнение или шишка
Признаки:
- боль в животе
- боль в кишечнике
- боль в прямой кишке
- боль в центральной части живота
- вздутие живота
- запор
- невозможность опорожнения кишечника
- ощущение заполненного кишечника после дефекации
- спазмы в животе
- судороги в животе
- тяжесть в животе
- урчание в животе
Признаки:
- боль в кишечнике
- боль в нижней части живота
- боль в промежности
- внутреннее кровотечение
- диарея - понос
- запор
- изжога и отрыжка
- кровь в стуле
- ложные позывы к дефекации
- невозможность опорожнения кишечника
- недостаточность железа - анемия
- несварение желудка
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- потеря веса
- пуканье и метеоризм
- рвота
- ректальное кровотечение
- тошнота
- урчание в животе
Признаки:
- боль в животе
- вздутие живота
- внутреннее кровотечение
- диарея - понос
- запор
- кровь в стуле
- недостаточность железа - анемия
- несварение желудка
- общая слабость в теле
- потеря аппетита
- потеря веса
- пуканье и метеоризм
- рвота
- рвота непереваренной пищей
- спазмы в животе
- тошнота
- урчание в животе
Признаки:
- боль в горле при глотании
- боль в животе
- боль в поджелудочной железе
- диарея - понос
- запор
- изжога в горле
- изжога и отрыжка
- потеря аппетита
- рвота
- спазмы в животе
- тошнота
Признаки:
- боль в животе
- боль в поджелудочной железе
- боль в центральной части живота
- высокая температура - гиперпирексия
- горечь во рту
- запор
- изжога и отрыжка
- озноб и дрожь
- отрыгивание
- потеря аппетита
- тошнота
Признаки:
- боль в животе
- боль в кишечнике
- боль в центральной части живота
- вздутие живота
- диарея - понос
- запор
- изжога и отрыжка
- невозможность опорожнения кишечника
- отрыгивание
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- потеря контроля над кишечником
- спазмы в животе
- судороги в животе
- тошнота
- тяжесть в животе
- урчание в животе
Признаки:
- боль в животе
- диарея - понос
- кровь в стуле
- недостаточность железа - анемия
- рыхлый стул
- слизь в стуле
- тяжесть в животе
Признаки:
- бессонница
- боль в правом подреберье
- диарея - понос
- запор
- изжога и отрыжка
- ксантомы
- пожелтение кожи и зрачков глаза - желтуха
- потеря аппетита
- потливость
- пуканье и метеоризм
- тошнота
- увеличение печени - гепатомегалия
- хроническая усталость - повышенная утомляемость
Признаки:
- боль в кишечнике
- боль в нижней части живота
- боль в правом подреберье
- боль в центральной части живота
- боль при менструации
- вздутие живота
- головная боль - цефалгия
- диарея - понос
- запор
- изжога и отрыжка
- общая слабость в теле
- пуканье и метеоризм
- рвота
- спазмы в животе
- тошнота
- урчание в животе
- холодные ноги
Признаки:
- боль в животе
- боль в центральной части живота
- запор
- общая слабость в теле
- озноб и дрожь
- потеря аппетита
- спазмы в животе
Признаки:
- боль в животе
- вздутие живота
- запор
- потеря аппетита
- пуканье и метеоризм
- спазмы в животе
- судороги в животе
- тяжесть в животе
Признаки:
- боль в животе
- боль в кишечнике
- диарея - понос
- запор
- изжога и отрыжка
- невозможность опорожнения кишечника
- общая слабость в теле
- отрыгивание
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- спазмы в животе
- тошнота
- урчание в животе
Признаки:
- боль в животе
- боль в правом боку
- боль в правом подреберье
- запор
- общая слабость в теле
- озноб и дрожь
- пожелтение кожи и зрачков глаза - желтуха
- увеличение печени - гепатомегалия
Признаки:
- боль в животе
- боль в центральной части живота
- запор
- потеря аппетита
- рвота
- спазмы в животе
- судороги в животе
- тошнота
Признаки:
- боль в животе
- боль в кишечнике
- боль в центральной части живота
- запор
- невозможность опорожнения кишечника
- общая слабость в теле
- ощущение заполненного кишечника после дефекации
- потеря аппетита
Признаки:
- боль в желудке
- боль в животе
- боль в кишечнике
- боль в прямой кишке
- вздутие живота
- запор
- повышенная слюноотделение
- потеря аппетита
- пуканье и метеоризм
Признаки:
- бледный цвет кожи
- боль в бедре
- боль в верхней части живота - эпигастральной области
- боль в животе
- боль в паху
- высокая температура - гиперпирексия
- запор
- кровь в стуле
- общая слабость в теле
- рвота
- тошнота
- уплотнение или шишка
- учащенный пульс
Признаки:
- боль в животе
- боль в кишечнике
- запор
- невозможность опорожнения кишечника
- общая слабость в теле
- потеря аппетита
- рвота
- тошнота
Признаки:
- боль в животе
- запор
- пожелтение кожи и зрачков глаза - желтуха
- рвота
- сухость кожи
- тошнота
- увеличение печени - гепатомегалия
Признаки:
- боль в животе
- боль в кишечнике
- запор
- изжога в горле
- изжога и отрыжка
- невозможность опорожнения кишечника
- общая слабость в теле
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- тошнота
Признаки:
- боль в нижней части живота
- вздутие живота
- запор
- комковатый стул
- невозможность опорожнения кишечника
- ощущение заполненного кишечника после дефекации
- твердый стул
Признаки:
- боль в желудке
- боль в животе
- вздутие живота
- запор
- общая слабость в теле
- потеря веса
- пуканье и метеоризм
- рвота
- судороги в животе
- тошнота
- тяжесть в животе
Признаки:
- боль в кишечнике
- боль в нижней части живота
- боль в области таза
- боль в прямой кишке
- боль при дефекации
- диарея - понос
- запор
- кровь в стуле
- ощущение заполненного кишечника после дефекации
- спазмы в животе
Признаки:
- боль в животе
- боль при дефекации
- диарея - понос
- запор
- недержание мочи - энурез
- потеря аппетита
- потеря контроля над кишечником
- произвольный акт дефекации в неположенных местах
Признаки:
- боль в анусе
- боль в прямой кишке
- боль в тазобедренной области
- боль при дефекации
- гнойные выделения из ануса
- запор
- кровотечение из ануса
- кровь в стуле
- потеря контроля над кишечником
- слизь в стуле
Методы диагностики причины запора и боли в животе
Первичной диагностикой первопричины запора и боли в животе занимается:
Виды обследования
Дифференциальная диагностика первопричины запора и боли в животе потребует ряда обследований:
- анализы выделений из влагалища
- анализ кала - копрограмма
- анализ крови
- анализ на аллергены
- анализ на витамин Д
- анализ на инфекции, передающиеся половым путем
- анализы гормонов
- анальная манометрия
- ангиография легких
- аноскопия
- бактериальный посев
- биопсия
- биопсия кожи
- биопсия печени
- биохимический анализ крови
- вагинальное ультразвуковое исследование малого таза
- гастроскопия
- генетические анализы
- гистероскопия
- гистологическое исследование
- денситометрия
- дерматоскопия
- дуоденальное зондирование
- измерение pH-уровня влагалища
- иммунологическое исследование
- ирригоскопия
- испытание полимеразной цепной реакции
- исследование на иммуноглобулин Е
- капсульная эндоскопия
- катетеризация сердца
- кожные пробы
- колоноскопия кишечника
- кольпоскопия
- компьютерная ангиография головного мозга
- компьютерная виртуальная колоноскопия кишечника
- компьютерная томография
- компьютерная томография брюшной аорты
- компьютерная томография брюшной полости
- компьютерная томография брюшной полости с контрастом
- компьютерная томография желудка
- компьютерная томография желчного пузыря
- компьютерная томография забрюшинного пространства
- компьютерная томография малого таза
- компьютерная томография печени
- компьютерная томография печени с контрастом
- компьютерная томография пищевода
- компьютерная томография поджелудочной железы
- компьютерная томография сердца
- компьютерная томография сосудов брюшной полости
- компьютерная томография тонкого кишечника
- лапароскопия
- магнитно-резонансная колонография
- магнитно-резонансная томография брюшной аорты
- магнитно-резонансная томография брюшной полости
- магнитно-резонансная томография брюшной полости с контрастом
- магнитно-резонансная томография головного мозга
- магнитно-резонансная томография желчного пузыря
- магнитно-резонансная томография кишечника с гидроусилением
- магнитно-резонансная томография малого таза
- магнитно-резонансная томография малого таза у женщин
- магнитно-резонансная томография печени
- магнитно-резонансная томография печени с контрастом
- магнитно-резонансная томография поджелудочной железы
- магнитно-резонансная томография прямой кишки
- магнитно-резонансная томография сердца
- магнитно-резонансная томография тонкого кишечника
- мазок слизистой горла
- манометрия пищевода
- общий анализ крови
- общий анализ мочи
- пальцевое ректальное исследование
- ректороманоскопия
- ректосигмоскопия
- рентгенография брюшной полости
- рентгенография двенадцатиперстной кишки
- рентгенография желудка
- рентгенография желчного пузыря
- рентгенография кишечника
- рентгенография малого таза у женщин
- рентгенография матки
- рентгенография маточных труб (гистеросальпингография)
- рентгенография мочевыводящих путей (урография)
- рентгенография печени
- рентгенография пищевода
- рентгенография поджелудочной железы
- рентгенография шейки матки
- серологическое исследование
- сигмоидоскопия
- сцинтиграфия желудка
- сцинтиграфия костей
- сцинтиграфия легких
- сцинтиграфия щитовидной железы
- тест на беременность
- тонкоигольная биопсия щитовидной железы
- ультразвуковое исследование
- ультразвуковое исследование аппендикса
- ультразвуковое исследование брюшной аорты
- ультразвуковое исследование брюшной полости
- ультразвуковое исследование влагалища
- ультразвуковое исследование желудка
- ультразвуковое исследование желчевыводящих путей
- ультразвуковое исследование желчного пузыря
- ультразвуковое исследование забрюшинного пространства
- ультразвуковое исследование кишечника
- ультразвуковое исследование малого таза у женщин
- ультразвуковое исследование матки
- ультразвуковое исследование маточных труб
- ультразвуковое исследование печени
- ультразвуковое исследование поджелудочной железы
- ультразвуковое исследование сердца - эхокардиография
- ультразвуковое исследование сосудов брюшной полости
- ультразвуковое исследование шейки матки
- ультразвуковое исследование щитовидной железы
- фиброгастродуоденоскопия
- функциональное исследование печени
- хромоскопия
- цитометрия
- эзофагогастродуоденоскопия
- эластография печени
- электрокардиография
- эндоанальное ультразвуковое исследование ампулы прямой кишки
- эндоскопическое ультразвуковое исследование желудка
- эндоскопическое ультразвуковое исследование поджелудочной железы
Лечение
Лечение заболевания потребует наблюдения у следующих специалистов:
- Аллерголог
- Гастроэнтеролог
- Гепатолог
- Гинеколог
- Дерматолог
- Детский диетолог
- Детский инфекционист
- Диетолог
- Иммунолог
- Инфекционист
- Кардиолог
- Онколог
- Оториноларинголог (ЛОР врач)
- Паразитолог
- Педиатр
- Проктолог
- Психотерапевт
- Пульмонолог
- Ревматолог
- Сосудистый хирург
- Терапевт
- Травматолог
- Уролог
- Физиотерапевт
- Фтизиатр
- Хирург
- Хирург-травматолог
- Эндокринолог






















Список литературы:
- Дейнеко Н.Ф., Яблучанский Н.И., Бабак О.Я. Диагностика и лечение заболеваний органов пищеварения в клинике внутренних болезней. Харьков, 1991.
- Баранская Е.К. Боль в животе: клинический подход к больному и алгоритм лечения. Место спазмолитической терапии в лечении абдоминальной боли // Фарматека, 2005, N14, с. 49-57
- Златкина А.Н. Лечение хронических болезней органов пищеварения.- М.: Медицина, 1994.- 350 с.
- Заболевания органов пищеварения у детей // Под ред. А.А.Баранова, Е.В.Климанской, Г.В.Римарчук. -М., 1996. С. 304.
- Агафонова А.И. Запор и его лечение //Врач.- 1995. N-2.- С.4-7.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ