МРТ и УЗИ в диагностике тубоовариального абсцесса
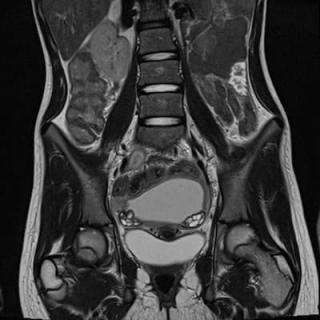
 Тубовариальный абсцесс представляет собой слияние маточной трубы и яичника с накоплением гнойного содержимого и выраженным воспалением, требующее срочной диагностики. Для выявления патологии назначается трансвагинальное ультразвуковое исследование, которое в режиме реального времени позволяет оценить форму, капсулу, перегородки, структуру содержимого и вовлечение соседних тканей. Магнитно-резонансная томография при тубовариальном абсцессе хорошо выявляет следующие анатомические признаки:
Тубовариальный абсцесс представляет собой слияние маточной трубы и яичника с накоплением гнойного содержимого и выраженным воспалением, требующее срочной диагностики. Для выявления патологии назначается трансвагинальное ультразвуковое исследование, которое в режиме реального времени позволяет оценить форму, капсулу, перегородки, структуру содержимого и вовлечение соседних тканей. Магнитно-резонансная томография при тубовариальном абсцессе хорошо выявляет следующие анатомические признаки:
В режиме Т1 визуализируется образование с гипоинтенсивным сигналом, внутри которого могут определяться участки с высоким сигналом, соответствующие продуктам кроворазрушения или белковому содержимому.
В режиме Т2 определяется крупное, многокамерное образование с неоднородным гиперинтенсивным сигналом и толстыми перегородками, что отражает нагноённый и воспалительный характер процесса.
В режиме с подавлением сигнала от жира визуализация стенок и перегородок улучшается за счёт подавления фонового сигнала от окружающей жировой клетчатки.
В режиме с контрастированием отмечается интенсивное и нерегулярное усиление стенок, перегородок и окружающих тканей, что указывает на активное воспаление и гиперваскуляризацию.
Структуры маточной трубы и яичника сливаются в единую конгломератную массу, границы между органами не дифференцируются, что является характерным анатомическим признаком тубовариального абсцесса.
Диагностические преимущества МР-томографии
МРТ позволяет детально визуализировать следующие диагностические параметры:
- Толщина стенки и перегородок в Т2-режиме даёт представление о стадии воспалительного процесса и степени организации гнойного содержимого.
- Объём конгломерата и его внутренняя структура визуализируются в нескольких проекциях, что позволяет оценить распространённость и локализацию процесса.
- Степень вовлечения окружающих структур, включая кишечные петли, параметрий и мочевой пузырь, оценивается по распространению воспалительного отёка и инфильтрации.
- Интенсивность контрастного усиления даёт возможность различить активные воспалительные зоны от некротических участков.
- Наличие жидкости в дугласовом пространстве или брюшной полости фиксируется в виде гиперинтенсивных зон, что может указывать на разрыв или генерализацию воспаления.
Диагностические ограничения МР-сканирования
Магнитно-резонансная томография имеет ряд ограничений, и с её помощью не всегда удаётся точно визуализировать следующие аспекты:
- Визуализация слабовыраженных перегородок внутри абсцесса может быть затруднена при отсутствии достаточной контрастности.
- Наличие артефактов от кишечной перистальтики снижает чёткость изображения, особенно в области малого таза.
- Дифференциация между гнойным, кровяным и белковым содержимым ограничена при нестандартной фазе воспаления.
- При выраженной отёчной инфильтрации границы между абсцессом и соседними органами могут оставаться неясными.
- Не позволяет оценить в реальном времени подвижность образований и функциональную активность труб и яичников.
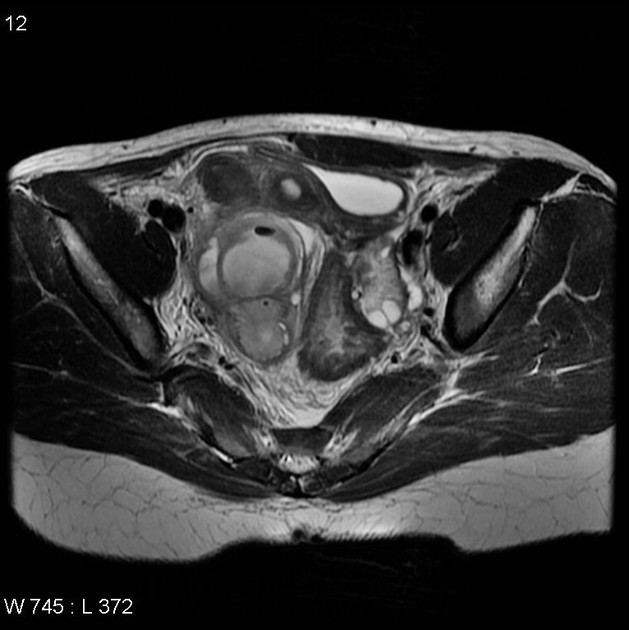
 Ультразвуковое исследование при тубовариальном абсцессе выявляет следующие анатомические признаки:
Ультразвуковое исследование при тубовариальном абсцессе выявляет следующие анатомические признаки:
В серошкальном режиме определяется крупное, многокамерное образование с неоднородной эхоструктурой, толстыми перегородками и выраженной капсулой, что соответствует воспалительному конгломерату.
В режиме мягкотканевого сканирования визуализируются гипоэхогенные и анэхогенные полости с эхогенными включениями, соответствующими гнойному содержимому и клеточным компонентам.
В допплеровском режиме наблюдается усиление кровотока по стенке и перегородкам, что указывает на активный воспалительный процесс.
Диагностические преимущества УЗ-исследования
Ультразвуковая диагностика позволяет детально визуализировать следующие диагностические параметры:
- Структура воспалительного конгломерата хорошо визуализируется при трансвагинальном доступе, что даёт возможность оценить его архитектонику и размеры.
- Толщина капсулы и перегородок определяется по эхогенности и плотности отражения, что позволяет судить о стадии воспаления.
- Объём жидкостного содержимого и степень его неоднородности указывают на характер гнойного процесса.
- Вовлечение соседних тканей визуализируется по нарушению чёткости границ и отёку прилегающих структур.
- Состояние свободной жидкости в брюшной полости определяется при сканировании в дугласовом пространстве, что даёт информацию о тяжести воспалительного процесса.
Диагностические ограничения УЗИ
Сонография имеет ряд ограничений, и с её помощью не всегда удаётся точно визуализировать следующие аспекты:
- При глубоком расположении воспалительного очага или наклонённой матке визуализация ограничена, особенно при трансабдоминальном доступе.
- Сильное газообразование в кишечнике снижает контраст и затрудняет дифференциацию границ образования.
- Многочисленные перегородки с различной эхогенностью могут приводить к ошибочной оценке структуры абсцесса.
- Образования с плотной капсулой и высоким эхосигналом могут быть трудны для различия с опухолевыми конгломератами.
- Скопление гноя без выраженной капсулы на начальных стадиях может быть ошибочно интерпретировано как воспалённая киста.
Сравнительный анализ методов
|
Критерий |
МРТ |
УЗИ |
|---|---|---|
|
Принцип метода |
Регистрирует сигналы от тканей в магнитном поле в различных режимах взвешенности |
Использует отражение ультразвуковых волн от границ между тканями с разной акустической плотностью |
|
Визуализация структуры абсцесса |
Образование с толстыми стенками и перегородками, гиперинтенсивным содержимым и слиянием труб и яичника в единый конгломерат |
Многокамерное образование с неоднородной эхоструктурой, толстыми перегородками и капсулой |
|
Визуализация содержимого |
Смешанный сигнал от гнойного содержимого, возможно наличие участков с продуктами распада |
Анэхогенные и гипоэхогенные зоны с эхогенными включениями внутри |
|
Визуализация капсулы и перегородок |
Чётко определяются после подавления сигнала от жира и с контрастом |
Перегородки и стенки визуализируются по плотности и уровню эхогенности |
|
Инфильтрация окружающих тканей |
Видна как гиперинтенсивный сигнал и контрастное усиление в параметрии, кишечнике, мочевом пузыре |
Проявляется нарушением чёткости границ и усилением эхогенности прилежащих тканей |
|
Визуализация жидкости в малом тазу |
Определяется в виде гиперинтенсивных зон в дугласовом пространстве или латеральных отделах таза |
Видна как анэхогенное содержимое в дугласовом пространстве |
|
Дифференцировка воспаления и некроза |
По интенсивности и распределению контрастного усиления |
Ограничена, особенно при отсутствии васкуляризации |
|
Дифференцировка органов в составе конгломерата |
Границы труб и яичников не дифференцируются — слияние в единый абсцесс |
Часто не удаётся отделить структуры друг от друга при активном воспалении |
|
Лучевая нагрузка |
Отсутствует |
Отсутствует |
|
Продолжительность |
25–30 минут |
10–15 минут |
Бесплатный телефон по России: +7(800)300-98-12
Список литературы:
- Серегина, В.В. Опыт лечения тубоовариальных абсцессов Текст. / В.В. Серегина, М.В. Серегина, O.A. Балашкина // Актуальные вопросы здравоохранения Проблемы, поиски, решения. Сб. научн. тр. Ульяновск, 2005.-С. 390-391.
- Казаковцева, С.Б. Дифференцированный подход к лечению тубоовариальных образований органов малого таза. Монография. - M.: РАНХ и ГС: МИДПО, 2013. - 135 с.
- Костючек, Д.Ф. Гнойные тубоовариальные образования (клиника, диагностика, принципы терапии) / Д.Ф. Костючек // Журнал акушерства и женских болезней. - 1997. - Вып. 1. - С. 63-65.
- Мосько П. Л. Значение ассоциации микроорганизмов при возникновении тубоовариальных абсцессов. Современные подходы к выбору антибактериальной терапии / П. Л. Мосько, А. Н. Фокина, Е. С. Никитина // Репродуктивное здоровье. Восточная Европа. - 2012. - № 5. - С. 164—167.
- Фильгус, Т. А. Диагностика и тактика ведения, больных с гнойными тубоовариальными придатковыми образованиями / Т. А. Фильгус // Акушерство и гинекология. - 2001. - Спец. вып., № 9 (1). - С. 116-123.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ