Бесплатный телефон по России: +7(800)300-98-12
Среди заболеваемости мужского населения патология предстательной железы занимает одно из ведущих мест. Рак предстательной железы (РПЖ) - одно из наиболее распространенных заболеваний не только в онкоурологии, но и в онкологии вообще. В структуре онкологической заболеваемости мужского населения России РПЖ занимает четвертое место после злокачественных заболеваний легкого, желудка и кожи. Воспаление простаты или простатит чаще встречается у молодых мужчин, доброкачественная (аденома) и злокачественная (рак) опухоли характерны для пожилого возраста.КТ и МРТ органов малого таза у мужчин являются двумя основными экспертными видами неинвазивной дифференциальной диагностики рака предстательной железы. Однако выявить признаки этого заболевания можно с помощью различных методов:
- Осмотр уролога;
- Анализы на онкомаркеры;
- Ультразвуковая диагностика;
- КТ или МРТ при поиске онкологии;
- Цистография;
- Урография;
- Кавернозография;
- Светооптический анализ.
Чаще всего как первичный способ диагностики простаты врачи урологи используют ультразвуковое обследование. КТ или МРТ обследование назначается, если по результатам УЗИ врач сомневается в диагнозе, или нужен более расширенный вид для постановки диагноза. Тогда пациенту рекомендуют пройти КТ диагностику или МРТ исследование предстательной железы.
Симптомы рака простаты
Некоторые формы рака простаты протекают неагрессивно, поэтому может не быть никаких симптомов. Однако распространенный рак простаты часто вызывает признаки. При раке предстательной железы могут наблюдаться затрудненное мочеиспускание, сексуальная дисфункция, а также боль и онемение.
Раннее выявление рака предстательной железы
Один из лучших способов обнаружить рак до появления каких-либо симптомов - пройти скрининговое исследование.
Специфический антиген простаты (ПСА)
ПСА - это анализ крови, который измеряет количество белков простаты в крови. Если его уровень высок, это указывает на рак простаты. Обследование относительно просто и доступно. Однако у скрининга есть плюсы и минусы. Опасения, которые следует учитывать в отношении ПСА, включают:
- уровень точности
- тенденция к чрезмерному лечению
- неясная общая польза.
Уровень ПСА повышают:
- увеличенная простата
- пожилой возраст
- эякуляция
- инфекция или воспаление предстательной железы
- определенные лекарственные препараты.
Пальпаторное ректальное исследование
Уролог вводит смазанный перчаткой палец в прямую кишку, чтобы прощупать жесткость или увеличение простаты. Поскольку заболевание часто начинается в задней части железы, его можно обнаружить с помощью этого метода. Хотя это исследование не так эффективно, как обследование на ПСА, он более полезен для мужчин со средним уровнем ПСА.
Комплексный подход в диагностике рака простаты
При выявлении участков, подозрительных с позиции онконастороженности, лучше проводить комплексное ультразвуковое исследование, которое включает в себя: трансректальное ультразвуковое исследование, цветовое и энергетическое допплеровское картирование, импульсную допплерографию и трехмерную реконструкцию сосудистого рисунка, что позволяет значительно улучшить диагностическую информативность ультразвукового исследования в целом. Затем пациента должны направить на дообследование с помощью МРТ предстательной железы с контрастом. Магнитно-резонансная томография является наиболее информативным методом диагностики рака предстательной железы, позволяющим детализировать узловые, очаговые, кистозные образования предстательной железы, выявленные при УЗИ, как и при подозрении на ее злокачественное поражение при маркерном анализе, и с наибольшей достоверностью судить о распространении опухоли за пределы капсулы железы. На этапе стадирования рака может применяться метод КТ. Компьютерная томография является высокоэффективным уточняющим методом диагностики рака предстательной железы, позволяющим определять распространенность рака в пределах органа и для определения степени инвазии и при поражении регионарных и подвздошных лимфатических узлов.
Таким образом, совместное применение ультразвукового исследования, компьютерной и магнитно-резонансной томографии, определения уровня простатспецифического антигена во многих случаях дает возможность:
- с высокой степенью вероятности определить тип рака без применения травматичной биопсии;
- оценить способность к росту, метастазированию;
- выстроить план лечения и оценить эффективность лучевой и химиотерапии.
МРТ или КТ предстательной железы при раке - что лучше выбрать?
В большинстве случаев предпочтительным методом обследования простаты при подозрении на онкологию является магнитно-резонансная томография предстательной железы с контрастом. Причины такого предпочтения связаны с тем, что:
- МРТ имеет лучшую тканевую контрастность, чем КТ;
- Информативность и диагностическая точность МРТ простаты все же выше КТ органов малого таза. Магнитно-резонансная томография простаты обладает наибольшей чувствительностью (0,89) и специфичностью (0,78) по сравнению с компьютерной томографией - ее чувствительность (0,79) и специфичность (0,55);
- Компьютерная томография не визуализирует многие включения и образования в структуре железы размером менее 3 мм;
- По результатам МРТ с контрастом во многих случаях врач по типу накопления контрастного вещества даже без биопсии может судить о злокачественном потенциале опухоли;
- При МРТ органов малого таза у мужчин нет лучевого облучения, в отличие от КТ, где доза облучения может доходить до 10 мЗв.
| МРТ предстательной железы
| КТ предстательной железы
|
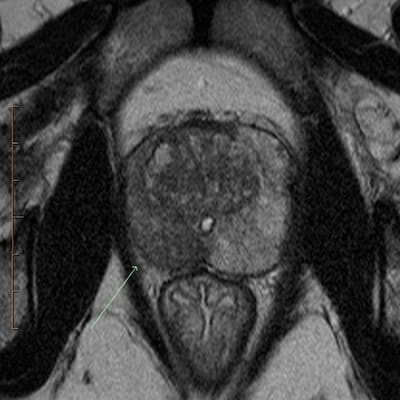 | 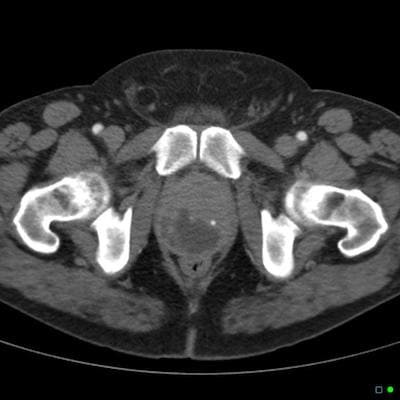 |
Мультиспиральная КТ со срезовой мощностью не менее 120 срезов чаще используется для оценки распространенности опухоли, выявления метастазов в лимфатических узлах и костях таза. Однако из-за низкой контрастности мягких тканей КТ менее эффективна в выявлении и дифференциации опухолевых образований предстательной железы на ранних стадиях.
Преимущества диагностики:
-
Быстрота проведения, поскольку исследование занимает меньше времени, что удобно для пациентов.
-
Оценка костных структур, так как КТ эффективно выявляет метастазы в костях, что важно для стадирования заболевания.
-
Если пациент имеет противопоказания к МРТ (например, металлические имплантаты), КТ может быть альтернативным методом исследования.
Диагностические ограничения КТ:
-
Низкая контрастность мягких тканей ограничивает способность выявлять опухолевые образования на ранних стадиях.
-
Использование ионизирующего излучения представляет лучевую нагрузку на пациента.
Сравнение МРТ и КТ в диагностике рака простаты
МРТ обладает высокой чувствительностью и специфичностью в выявлении опухолей предстательной железы, особенно при использовании мультипараметрического подхода. МСКТ менее эффективна в обнаружении ранних стадий рака простаты из-за ограниченной контрастности мягких тканей.
При подозрении на рак простаты МРТ рекомендуется как первичный метод диагностики из-за высокой чувствительности и специфичности. Компьютерная томография может быть использована для выявления метастазов в костях и лимфатических узлах, особенно при наличии клинических признаков распространенного заболевания.
В заключение, следует сказать, что выбор между МРТ и КТ зависит от клинической ситуации и противопоказаний у пациента, который должен осуществлять лечащий врач.
Современные достижения в области МРТ и КТ в диагностике рака простаты
Современные достижения в области МРТ и КТ значительно расширили возможности диагностики и лечения различных заболеваний, включая рак предстательной железы. В последние годы на первый план выходят такие инновационные методы, как мультипараметрическое МРТ и КТ с контрастированием, которые значительно повышают точность диагностики и позволяют врачам более эффективно оценивать агрессивность опухолей. Мультипараметрическое МРТ представляет собой сочетание нескольких различных типов изображений, таких как диффузионно-взвешенное МРТ, динамическое контрастное МРТ и МРТ с перфузионной оценкой. Этот подход позволяет онкологам более точно оценить характеристики опухоли, включая ее размер, степень инвазии в окружающие ткани, а также агрессивность. Мультипараметрическое МРТ помогает в ранней диагностике рака предстательной железы, выявляя даже самые мелкие изменения в тканях, которые могут быть не видны при использовании стандартных методов, и позволяют врачам не только точно идентифицировать рак, но и помочь в планировании лечения, включая выбор наилучшей тактики для каждого конкретного пациента.
В последние годы активно разрабатываются новые типы контрастных веществ, которые позволят улучшить диагностику и повысить точность выявления опухолей на ранних стадиях. Одним из таких направлений является использование вторичных контрастных агентов, которые имеют более специфические молекулы, нацеленные на определенные маркеры опухолевых клеток. Эти вещества могут обеспечивать более высокую чувствительность в выявлении злокачественных новообразований, а также лучше определять агрессивность опухоли.
Одним из достижений является контрастные вещества на основе наночастиц, которые обладают улучшенными оптическими и магнитными свойствами. Наночастицы позволяют создать более четкие изображения опухолей, а также могут использоваться для диагностики микроскопических изменений в тканях. Например, в случае рака простаты такие контрастные вещества могут точно выделять опухолевые участки, которые трудно заметить с помощью стандартных методов, а также определять степень прорастания опухоли в окружающие ткани.
Другим значимым направлением является использование углеродных нанотрубок и магнитных наночастиц. Эти вещества могут эффективно проникать в опухолевые клетки и обеспечивать более четкое изображение опухоли, улучшая качество МРТ-сканов. Они также могут быть использованы для выявления опухолевых метастазов, что позволяет не только диагностировать первичное образование, но и точно определять стадию заболевания.
КТ с контрастированием представляет собой важный метод для оценки опухолевых образований, особенно когда необходимо оценить их сосудистые характеристики или выявить отдаленные метастазы. Использование контрастных веществ значительно улучшает визуализацию опухолей, обеспечивая четкость изображения и позволив выявить опухоли на более ранних стадиях. В случае рака простаты, КТ с контрастом помогает не только выявить первичное образование, но и отслеживать распространение рака на другие органы и ткани, что особенно важно при стадии метастазирования. Оценка сосудистой сети опухоли также позволяет понять ее агрессивность и прогнозировать поведение опухолевых клеток, что является важной информацией для выбора лечения.
Современные достижения в области томографи направлены на улучшение качества изображений и снижение дозы облучения. Одним из важных шагов в этом направлении стали многофокусные детекторы и многосрезовые томографы, которые позволяют значительно улучшить разрешение изображений и сделать их более четкими, особенно для диагностики опухолей мягких тканей, таких как рак простаты. Эти технологии обеспечивают более высокую пространственную и временную резолюцию, что позволяет лучше различать опухолевые образования и их степень инвазии в соседние ткани. В последние годы были разработаны новые технологии, такие как конусно-лучевая КТ и техника адаптивной дозы, которые уменьшают количество облучения, необходимого для получения изображений высокого качества. Это особенно важно для пациентов, которым необходимо проводить повторные исследования, например, для оценки эффективности лечения или мониторинга состояния после хирургического вмешательства. Новые подходы помогают значительно снизить риски для здоровья пациента, связанные с воздействием ионизирующего излучения.
Что лучше выбрать УЗИ, МРТ или КТ для профилактики рака предстательной железы?
УЗИ является приоритетным методом диагностики ранних стадий рака. Его следует делать мужчинам старше 50 лет ежегодно, а мужчинам старше 60 лет — 2 раза в год. В группу повышенного риска рака простаты входят пациенты с гиперплазией простаты и хроническим простатитом, которых необходимо обследовать 2 раз в год. В программу профилактического осмотра следует включать:
- пальцевое ректальное исследование простаты на приеме у уролога;
- ультразвуковое исследование, по возможности с ангиографическим протоколом;
- определение уровня ПСА - анализ крови на онкомаркер.
Магнитно-резонансную и компьютерную томографию следует делать, если данные первичных тестов носят тревожный характер, и нужна верификация или уточнение диагноза.
Стадии рака предстательной железы
Как и многие другие виды рака, система классифицирует рак предстательной железы следующим образом:
- размер или протяженность опухоли
- поражение лимфатических узлов
- распространился ли рак на другие участки или органы.
- уровень ПСА на момент постановки диагноза
- показатель Глисона
Стадии рака предстательной железы варьируются от 1 до 4. Однако наиболее запущенным заболевание является на 4-й стадии.
Магнитно-резонансная томография является одним из наиболее эффективных методов для оценки локализации и распространенности опухоли в предстательной железе. Одним из важнейших преимуществ МРТ является высокая контрастность изображений мягких тканей, что позволяет детально визуализировать ткани простаты и точно оценить степень инвазии опухоли в соседние органы и структуры, такие как семенные пузырьки, мочевой пузырь и прямую кишку, что позволяет врачам точно классифицировать опухоль по степени ее распространенности, что критически важно для правильного выбора тактики лечения. Диагностика особенно эффективна в оценке локальной стадии заболевания, определяя размеры и границы опухоли. В случае рака предстательной железы МРТ позволяет точно оценить степень вовлеченности простаты в опухолевый процесс и позволяет различить агрессивные формы рака, что важно для дальнейшего планирования лечения. В частности, мультипараметрическое МРТ с использованием различных последовательностей (например, диффузионно-взвешенного и динамического контрастного МРТ) помогает точно оценить агрессивность опухоли и обнаружить опухолевые очаги, которые могут быть не видны при стандартных методах. Кроме того, сканирование может быть использована для выявления лимфаденопатии (увеличенных лимфатических узлов), а также для оценки наличия отдаленных метастазов в кости или других органах, если рак прогрессирует.
Мультиспиральная компьютерная томография (МСКТ), в свою очередь, имеет свои особенности и преимущества, особенно при исследовании отдаленных метастазов. МСКТ чаще используется для оценки распространенности рака за пределы предстательной железы, включая метастазы в лимфатических узлах, кости, легкие и другие органы. Благодаря высокой скорости сканирования и возможности получения детализированных изображений, МСКТ позволяет быстро оценить степень вовлеченности органов, что критически важно при стадии заболевания, когда необходима комплексная терапия, включающая химиотерапию или радиотерапию. МСКТ также используется для оценки поздних стадий рака предстательной железы, когда опухоль начинает распространяться на соседние ткани или органы. Этот метод позволяет четко визуализировать изменения в костной ткани, такие как метастазы в кости, а также оценить вовлеченность лимфатических узлов. В отличие от МРТ, МСКТ лучше подходит для выявления метастазов в удаленных органах, таких как легкие и печень, и играет важную роль в определении стадии заболевания.
В некоторых случаях эти методы могут быть использованы в комплексе для более точной оценки стадии рака предстательной железы. МРТ хорошо подходит для локальной оценки опухоли, включая определение агрессивности и границ опухолевых очагов, а МСКТ — для оценки метастатического распространения заболевания. Совмещение этих методов позволяет улучшить точность стадирования, обеспечивая всестороннюю картину заболевания, что особенно важно при принятии решения о лечении. Например, МРТ может быть использована для оценки степени инвазии опухоли в окружающие ткани, а МСКТ — для оценки наличия или отсутствия метастазов в удаленные органы и лимфатические узлы.
Список литературы
- Агаян М.А. Ранняя диагностика сочетанного поражения предстательной железы аденомой и раком. // Дисс. . канд. мед. наук, М., 1987
- Безруков Е.А. Динамическая магнитно-резонансная простатовезикулография при раке предстательной железы. // Дисс. .канд. мед. наук, М, 2002, 151 с.
- Варшавский C.B. Диагностика наиболее распространенных заболеваний предстательной железы с использованием магнитно-резонансной томографии. // Дисс. .канд. мед. наук, Москва, 1998
- Гажонова В.Е. Ультразвуковая цветовая ангиография предстательной железы. // Дисс. .канд. мед. наук, М, 1998
- Гажонова В.Е., Зубарев A.B. Комплексная ультразвуковая диагностика рака предстательной железы. // Эхография, 2000, том 1, № 2
- Зубарев A.B. Современная лучевая диагностика рака предстательной железы. // Кремл. мед. клин, вест., 1997, № 3
- Зубарев A.B., Гажонова В.Е., Матякин Г.Г. и др. ТРУЗИ в мониторинге лечения пациентов с раком предстательной железы. // Эхография, 2000, том 1,№3,
- Молчанов Г.В. Компьютерная диагностика в комплексной диагностике рака предстательной железы. // Автор. дисс.канд.мед.наук, М, 1998
- Ellis J.H., Tempany C.M., Sarin M.S. MR imaging and sonography of early prostatic cancer: pathologic and imaging features that influence identification and diagnosis. // Am J Roentgenol., 1994, Vol. 162
- Dobbs H.J., Husband J.E. The role of CT in the staging and radiotherapy planning of prostatic tumors. //Br. J. Radiol. 1985, Vol. 58
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
