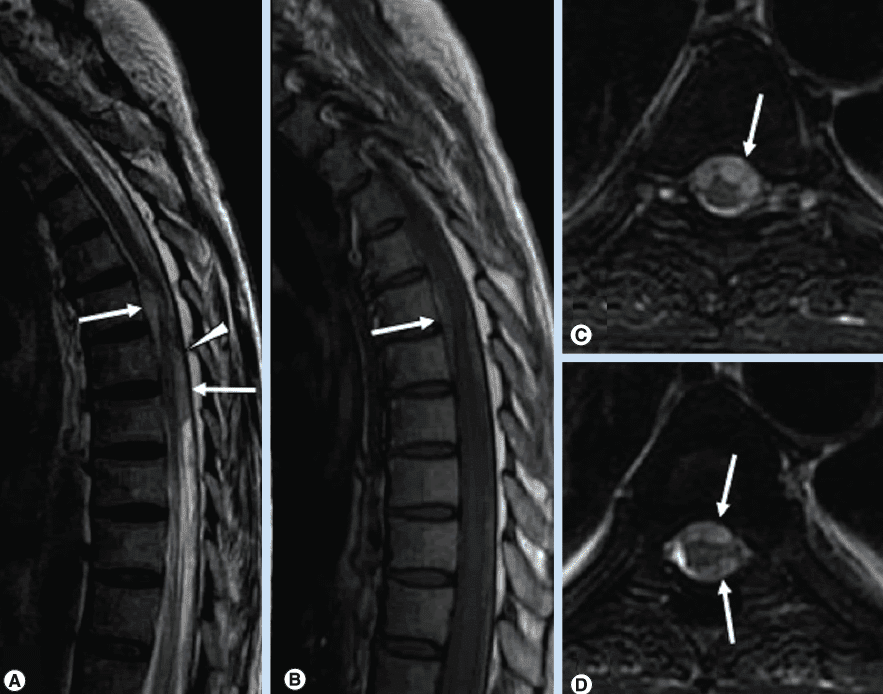
Что такое магнитно-резонансная томография шейного отдела позвоночника?
Принцип работы аппарата МРТ основан на взаимодействии магнитного поля с атомами водорода, содержащимися в клетках человека. В сильном магнитном поле томографа под воздействием радиочастотных импульсов протоны водорода в клетках начинают колебаться. Этот резонанс улавливается чувствительными датчиками. Затем эти данные обрабатываются компьютером и преобразовываются в трехмерные снимки - томограммы. Процедура не оказывает никакого негативного влияния на организм. Она может проводиться с периодичностью, назначенной лечащим врачом, и совмещаться с любым другим видом диагностики.
- Нативная МРТ проводится без использования контрастного вещества, что позволяет получить общее представление о состоянии позвоночника и мягких тканей шейного отдела. Этот метод эффективен для выявления дегенеративных изменений, межпозвоночных грыж, воспалительных процессов и повреждений тканей. Нативная МРТ является хорошей отправной точкой для оценки состояния позвоночника и выявления основных патологий.
- Контрастная МРТ выполняется с применением контрастного вещества на основе гадолиния, которое вводится перед сканированием для улучшения визуализации сосудов и структурных аномалий. Контрастное усиление позволяет чётче различить здоровые и поражённые участки тканей, что особенно важно при подозрении на опухолевые или инфекционные процессы, а также при воспалительных заболеваниях, затрагивающих спинной мозг или нервы.
- МРТ-ангиография направлена на детальное изучение сосудов шейного отдела позвоночника, помогает выявить такие патологии, как тромбозы, стенозы и артериовенозные мальформации. Данный протокол используется для диагностики заболеваний, связанных с нарушением кровоснабжения позвоночника и спинного мозга, и является важным инструментом при планировании хирургических вмешательств.
Выбор подходящего протокола позволяет врачам получать точные данные о состоянии шейного отдела позвоночника и эффективно диагностировать различные патологии.
Когда нужно сделать МРТ шейного отдела?
 Основание для назначения томографии шейного позвоночника:
Основание для назначения томографии шейного позвоночника:
- пациент имеет болевые ощущения в области шеи и чувствует боли в плечевом отделе;
- есть симптомы онемения в руках, локте и пальцах;
- есть жалобы на головную боль без определенной причины;
- периодически возникает звон в ушах, прострелы в заушное пространство;
- есть признаки головокружения, нарушение зрения;
- чувствуется дискомфорт и невралгия в области грудной клетки.
Некоторые дегенеративно-дистрофические заболевания шейно-позвоночной области сопровождаются мышечными спазмами и сильными болевыми симптомами из-за защемления нервных корешков, что мешает нормально работать и жить пациенту. Терпеть боль в шее не нужно. Имея результаты МРТ позвоночника, невролог может быстро поставить диагноз, снять острую боль и составит схему лечения, которая поможет убрать первопричину цервикалгии.
Данные обследования необходимы для проведения дифференциальной диагностики следующих патологий:
Заболевания
Как часто нужно делать МРТ шейного отдела?
Регулярная томография шейного отдела (один раз в год) показана в том случае, если в истории болезни у пациента имеются серьезные травмы спины, шеи и головы, повлекшие за собой изменения мелких позвоночных суставов, онкологические заболевания, растущие грыжи позвоночника в шейном отделе. Подозрение на рассеянный склероз также является поводом делать несколько серий томографий шейной области. В качестве профилактики дегенеративно-дистрофических изменений в позвоночнике проходить томографию каждые 2 года неврологи рекомендуют всем пациентам старше 40 лет.
Что хорошо покажет магнитно-резонансная томография шейного отдела?
Патологии и иные изменения в шейном участке позвоночника встречаются часто. Данные томографии смогут помочь медикам выявить следующие состояния:
- Аномалии развития;
- Остеохондроз, протрузии дисков;
- Последствия травм различного характера – бытовые, спортивные и иные;
- Межпозвоночную грыжу;
- Доброкачественные и злокачественные опухоли;
- Нарушение двигательной функции позвоночника;
- Рассеянный склероз и другие демиелинизации;
- Стенозы спинномозгового канала;
- Позвоночную мышечную дистрофию;
Что входит в МРТ шейного отдела позвоночника
Как проходит томография шейного отдела позвоночника?
В ходе процедуры томографического скрининга пациента сначала укладывают на выдвижную кушетку томографа. Если необходимо, надевают усилительную МРТ катушку и медленно завозят внутрь сканера. Установка начинает работать, издавая шум и серии постукивающих звуков. Пугаться это не стоит. Если звуки Вас раздражают, попросите рентгенолога дать Вам наушники или беруши. Продолжительность процедуры сканирования позвоночника зависит от протокола исследования и модели томографа, и может быть от 20 до 40 минут.
После окончания томографии пациент в большинстве МРТ центров Санкт-Петербурге может подождать результатов в комнате ожидания или получить их по почте. Удобнее всего записать исследование позвоночника на электронный носитель, диск или флеш карту, что позволит надежно хранить и легко транспортировать результаты МРТ обследования.
Пациент может пытаться сам интерпретировать полученные результаты. Естественно, что человек интересуется своим здоровьем. Но без специального медицинского образования это вряд ли получится. МРТ снимки и письменное заключение врача содержат большое количество терминов и аббревиатур. Поэтому, после МРТ шейного и грудного отдела позвоночника диагностические специалисты всегда рекомендуют записаться на прием к своему лечащему врачу, который сможет оценить все детали информации, обнаруженной в ходе диагностики.
В некоторых диагностических центрах СПб в качестве бесплатного бонуса пациентам предлагают пройти бесплатную консультацию с врачом- неврологом после МРТ. Невропатолог как раз и объясняет, что написано в заключении, и дает советы по следующим шагам в зависимости от результатов сканирования.
| Исследование |
Цена МРТ 0,2-1,5 Тл |
Цена МРТ 3 Тл |
|---|---|---|
| МРТ шейного отдела позвоночника |
от 3450 руб. + консультация невролога |
от 7200 руб. |
| МРТ сосудов позвоночника | от 9200 руб. | от 9000 руб. |
| МРТ ЦНС (все отделы спинного мозга + головной мозг) |
от 10000 руб. + консультация невролога |
от 24800 руб. |
| МРТ сосудов шеи (МР-ангиография шеи) | от 3500 руб. | от 9000 руб. |
| МРТ шейного отдела позвоночника и сосудов шеи (комплексное обследование шеи) | от 5200 руб. | от 15200 руб. |
| МР-венография (МРТ вен головного мозга и шеи С1-С2) | от 4500 руб. | от 9000 руб. |
| МРТ мягких тканей шеи | от 5350 руб. | от 9000 руб. |
| Стоимость введения контрастного вещества при МРТ мягких тканей с контрастом | от 3500 руб. | от 3000 руб. |
Какой аппарат лучше выбрать?
МРТ позвоночника в медицинских центрах Санкт-Петербурга делают на установках открытого или закрытого типа различной польности (низкопольные, высокопольные, сверхвысокопольные). Закрытий МРТ аппарат - это небольшой туннель, в который помещают человека. У каждой модели томографа есть максимальный предел окружности, которую можно исследовать в данном аппарате. В большинстве случаев диаметр туннеля установки составляет 60-70 см, и справиться она может с весом до 120 кг. МР-томографы открытого типа - это экзаменационный стол с навесом в виде магнита. Такая установка открыта с трех сторон и имеет большую вместительность. Большинство открытых моделей в медицинских центрах Санкт-Петербурга могут провести диагностику полным людям с массой тела до 150 кг и окружностью тела до в 200 см. Такой тип томографа также лучше подходит для сканирования детей, беременных и лиц, страдающих клаустрофобией.
Какие есть противопоказания?
Поскольку основу МРТ аппарата создает мощный магнит, то все противопоказания, связанные с томографией, основаны на его физических свойствах. Магнитное поле выводит из строя электронные приборы, поэтому пациентам с кардиостимулятором, ушными имплантами, инсулиновыми помпами запрещен в ход в МРТ кабинет.
Магнит притягивает металл. Если у пациентов в теле есть металлические импланты, пластины, стержень в кости, протез, перед исследованием ему обязательно нужно об этом сказать диагносту. В случае, если эти металлические объекты имеют особенность намагничиваться, есть угроза, что в томографе они передвинутся или нагреются в теле.
Как сделать качественную магнитно-резонансную томографию
Список литературы:
- Ахадов Т.А. Магнитно-резонансная томография спинного мозга и позвоночника /Т.А.Ахадов, В.О.Панов, У.Айхофф М., 2000. - 748 с.
- Бродская 3.Л. Рентгенодиагностика натальных повреждений шейного отдела позвоночника и спинного мозга у новорожденных /З.Л.Бродская //Актуальные вопросы неврологии и нейрохирургии новорожденных. -Новокузнецк, 1980. С. 79-86.
- Стегачев С.К. Магнитно-резонансная томография в диагностике злокачественных заболеваний позвоночника// Дисс. канд. мед. наук. Москва.- 2002.
- Шакало Ю.А. "Возрастная анатомия эпидурального пространства шейного отдела спинного мозга человека" //Дисс. на соискание степени к.м.н., Красноярск, 2006
- Юмашев Г.С., Фурман М.Е. "Остеохондрозы позвоночника.: 2-е изд.Iдополн. и перераб." //М.: Медицина, 1984. С.294.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ