Содержание
МРТ сосудов — полное название: магнитно-резонансная томография сосудов. Альтернативное название — МР-ангиография, МРА. Принцип получения изображения при магнитно-резонансной ангиографии заключается в визуализации кровеносных сосудов с помощью магнитного резонанса. Этот метод основан на использовании сильного магнитного поля и радиочастотных импульсов для создания изображений, отображающих движение крови в сосудах. Когда пациент помещается в магнитное поле томографа, оно заставляет протоны атомов водорода в теле выстраиваться вдоль этого поля. Радиочастотные импульсы временно меняют направление этих протонов. Одной из ключевых особенностей МР-ангиографии является то, что она фокусируется на движущихся объектах, таких как кровь в сосудах. Ткани остаются относительно неподвижными, и их сигнал подавляется или становится менее выраженным. В результате движение крови генерирует сигнал, который улавливается и преобразуется в изображение сосудов. Полученные данные о движении крови и структуре сосудов обрабатываются с помощью компьютера для создания подробных трёхмерных изображений сосудистого русло, что. позволяет визуализировать артерии и вены без необходимости введения катетеров, как в традиционной ангиографии.
Виды томографии сосудов
С помощью МРТ сосудов можно визуализировать следующие участки сосудистой системы человека:
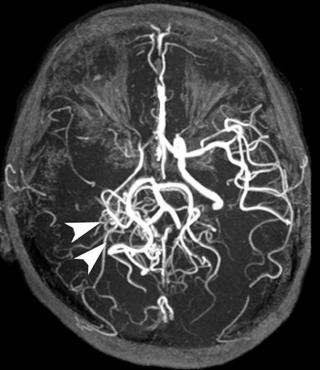
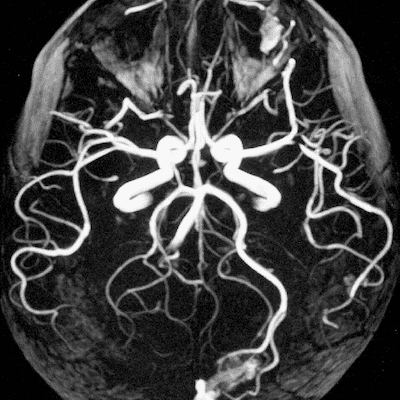
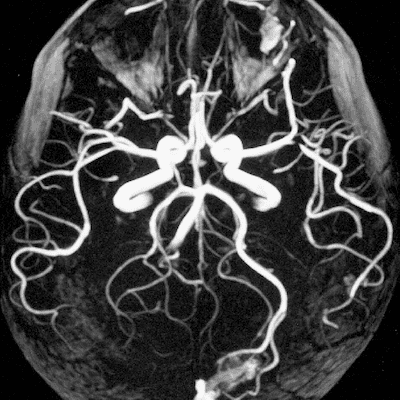
- МРТ сосудов головного мозга покажет состояние вен и артерий головы.
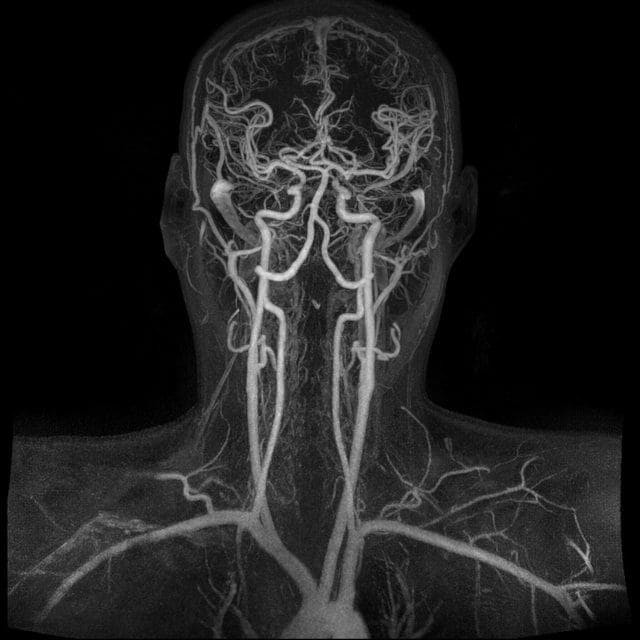
- МРТ сосудов шеи визуализирует структуру сонных артерий и мелких сосудов в области шеи и воротниковой зоны.
- МРТ сосудов позвоночника позволяет оценить состояние сосудов, питающих спиной мозг и столб.
- МРТ коронарных сосудов - инструмент для диагностики патологии в сосудах, прилегающих к сердцу.
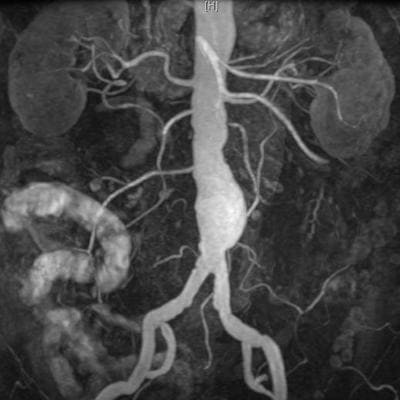
- МРТ брюшной аорты покажет состояние самого большого сосуда в брюшной полости и окружающих его органов.
| МРТ сосудов головного мозга | МРТ сосудов шеи | МРТ аорты |
 |  |  |
По типу протколов могут проводиться следующие исследования:
- МРТ артерий - МР-атреиография
- МРТ вен - МР-венография.
- МРТ аорты - МР-аортография
Какие есть показания к томографии сосудов
Лечащий врач отправит пациента на данную процедуру, если наблюдаются следующие предпосылки:
- частые головные боли, возникающие внезапно с новой силой;
- был или появился хронический синусит (постоянное воспаление околоносовых связок), есть частые кровотечения из носа;
- есть затруднения речи или проявление внезапного агрессивного поведения;
- частые головокружения, участившиеся обмороки и слабость конечностей;
- есть подозрения на инсульт, аневризму, тромбоз, рассеянный склероз или другие демиелинизирующие заболевания;
- были травмы головы, осложненные симптомами нарушений в работе головного мозга;
- развивающаяся глухота или слепота;
- резкое ухудшение концентрации внимания, плохая память;
- эпилептические припадки или тремор конечностей.
Данные обследования необходимы для проведения дифференциальной диагностики следующих патологий:
Заболевания
- боль в груди
- боль в сердце - кардиология
- кал темного цвета или черного дегтеобразного цвета (мелена)
- нерегулярное дыхание
- одышка - диспноэ
- потливость
- учащенное сердцебиение - тахикардия
- шум в сердце
- боль в груди
- боль в сердце - кардиология
- нерегулярное дыхание
- общая слабость в теле
- одышка - диспноэ
- хроническая усталость - повышенная утомляемость
- чувство давления в груди - стенокардия
- боль в груди
- боль в центре грудной полости
- кашель
- нерегулярное дыхание
- общая слабость в теле
- одышка - диспноэ
- сбивчивое учащенное дыхание - тахипноэ
- боль в колене
- новообразование в коленной ямке
- отек колена
- покраснение колена
- уменьшение диапазона движения колена
- хруст в коленях
- чувство скованности в колене
- чувство тепла в колене
- боль в мочевом пузыре
- боль в почках
- боль в пояснице
- боль при мочеиспускании - дизурия
- головная боль - цефалгия
- головокружение
- затрудненное мочеиспускание
- рвота
- тошнота
- боль в животе
- высокая температура - гиперпирексия
- общая слабость в теле
- озноб и дрожь
- потеря аппетита
- рвота
- тошнота
- увеличение селезенки - спленомегалия
- боль в висках
- высокое артериальное давление
- головная боль - цефалгия
- общая слабость в теле
- повышенная чувствительность к свету - фотофобия
- рвота
- ригидность шеи
- стук в висках
- тошнота
- шум в голове
- боль в животе
- боль в шее
- быстрая утомляемость глаз
- воспаление слизистой оболочки глаза - конъюнктивит
- двоение в глазах - диплопия
- диарея - понос
- спазмы в животе
- чувство скованности в шее
- боль в груди
- кашель
- кашель с мокротой
- нерегулярное дыхание
- одышка - диспноэ
- сбивчивое учащенное дыхание - тахипноэ
- свист при дыхании на выдохе
- хриплый голос
- хрипы
- боль в груди
- боль в запястье
- кашель
- неуклюжая походка
- ограничение подвижности запястья
- одышка - диспноэ
- уплотнение или шишка
- учащенное сердцебиение - тахикардия
- внутреннее кровотечение
- головная боль - цефалгия
- головокружение
- онемение в пальцах рук - парестезия
- потеря сознания - обморок
- судороги в ногах
- судороги в руках
- судороги в теле
- боль в висках
- боль в шее
- головная боль - цефалгия
- головная боль в затылке
- головокружение
- потеря зрения - слепота
- размытое зрение
- рассеянность внимания
- расфокусировка зрения
- снижение зрения
- судороги в ногах
- судороги в руках
- судороги в теле
- боль в животе
- вздутие живота
- диарея - понос
- кашель с кровью - кровохарканье
- потеря веса
- потеря сознания - обморок
- потливость
- пуканье и метеоризм
- рвота
- тошнота
- боль в груди
- боль в сердце - кардиология
- кашель
- одышка - диспноэ
- судороги в теле
- учащенное сердцебиение - тахикардия
- хрипы
- хроническая усталость - повышенная утомляемость
- шум в сердце
- боль в мочевом пузыре
- боль в почках
- боль в пояснице
- боль в спине
- головная боль - цефалгия
- головокружение
- бессонница
- боль в шее
- высокое артериальное давление
- головная боль - цефалгия
- головокружение
- нарушение речи - дизартрия
- онемение в лице
- онемение в руках - парестезия
- рассеянность внимания
- слабость в руках
- снижение зрения
- шум или звон в ушах
- головная боль - цефалгия
- головокружение
- повышенная раздражительность
- потеря зрения - слепота
- размытое зрение
- рассеянность внимания
- слуховые галлюцинации
- снижение зрения
- снижение слуха - тугоухость
- боли в ногах
- головная боль - цефалгия
- головокружение
- неуклюжая походка
- отек ног
- потеря сознания - обморок
- хромота
- чувство холода в нижних конечностях
- боль в груди
- боль в сердце - кардиология
- кашель
- одышка - диспноэ
- потемнение в глазах
- потеря сознания - обморок
- чувство давления в груди - стенокардия
- боль в копчике - кокцигодиния
- боль в нижней части живота
- боль в области таза
- боль в промежности
- боль в прямой кишке
- боль во время секса - диспареуния
- боль при менструации
- боль при мочеиспускании - дизурия
- боль при сидении
- внезапный и нестерпимый позыв к мочеиспусканию ночью - ноктурия
- выпуклость вен
- нарушенный менструальный цикл
- недержание мочи - энурез
- неспособность опорожнить мочевой пузырь
- частое мочеиспускание
- боль в животе
- боль в кишечнике
- боль в пояснице
- боль в правом подреберье
- боль в спине
- рвота непереваренной пищей
- спазмы в животе
- тошнота
- тяжесть в животе
- увеличение печени - гепатомегалия
- внутреннее кровотечение
- высокое артериальное давление
- головная боль - цефалгия
- головокружение
- нарушение речи - дизартрия
- паралич
- синяки и кровоподтеки
- снижение зрения
- снижение слуха - тугоухость
- уплотнение или шишка
- боли в ногах
- выпуклость вен
- онемение в ногах - парестезия
- отек ног
- слабость в ногах
- слабый пульс в ногах или стопе
- судороги в ногах
- тяжесть в ногах - свинцовые стопы
- боль в животе
- боль в правом боку
- боль в правом подреберье
- рвота
- рвота непереваренной пищей
- тошнота
- увеличение печени - гепатомегалия
- боль в груди
- боль в сердце - кардиология
- нарушение частоты сердцебиения - аритмия
- нерегулярное дыхание
- одышка - диспноэ
- учащенное сердцебиение - тахикардия
- учащенный пульс
- шум в сердце
- головная боль - цефалгия
- двоение в глазах - диплопия
- нарушение речи - дизартрия
- онемение в ногах - парестезия
- онемение в руках - парестезия
- снижение зрения
- судороги в теле
- головная боль - цефалгия
- общая слабость в теле
- повышенная раздражительность
- рвота
- тошнота
- боль в голени
- боль в голеностопе
- отек голени
- отек голеностопа
- чувство скованности в голеностопе
- чувство холода в нижних конечностях
- головокружение
- дезориентация - потеря ориентации во времени и пространстве
- монотоннсть темпа речи
- нарушение речи - дизартрия
- общая слабость в теле
- потеря памяти - амнезия
- сонливость - гиперсомния
- трудность координации движения - атаксия
- вспышки света перед глазами - фотопсия
- мигающие огни в поле зрения, без внешнего источника
- повышенная чувствительность к свету - фотофобия
- потеря зрения - слепота
- потеря периферического зрения
- расфокусировка зрения
- снижение зрения
- боль в глазнице
- боль в глазу
- быстрая утомляемость глаз
- красные глаза
- покраснение век
- потеря зрения - слепота
- потеря периферического зрения
- расфокусировка зрения
- снижение зрения
- ухудшение зрения в вечернее время
- боль в животе
- боль в кишечнике
- высокая температура - гиперпирексия
- кал темного цвета или черного дегтеобразного цвета (мелена)
- невозможность опорожнения кишечника
- общая слабость в теле
- озноб и дрожь
- ощущение заполненного кишечника после дефекации
- потеря аппетита
- скопление жидкости в брюшной полости - асцит
- спазмы в животе
- судороги в животе
- выпуклость вен
- онемение в стопе
- онемение и покалывание в голени
- отек голени
- отек голеностопа
- отек ног
- пульсация в сосудах головы и шеи
- сосудистые звездочки на коже
- бессмысленные рассуждения
- забывчивость
- потеря памяти - амнезия
- сложность распознавания лиц
- тремор ног
- тремор рук
- трудность координации движения - атаксия
- шум в голове
- шум или звон в ушах
- бледный цвет кожи
- быстрая утомляемость при физической нагрузке
- головокружение
- деформация позвоночника по типу "сердечный горб"
- нарушение частоты сердцебиения - аритмия
- общая слабость в теле
- одышка - диспноэ
- отек лица
- отек лодыжки
- отек стопы
- потеря сознания - обморок
- пульсация в сосудах головы и шеи
- сбивчивое учащенное дыхание - тахипноэ
- синюшность кожных покровов - цианоз
- сонливость - гиперсомния
- хроническая усталость - повышенная утомляемость
- частые простудные заболевания
- чувство давления в груди - стенокардия
- бессонница
- боль в глазу
- боль в пояснице
- боль в сердце - кардиология
- боль в ухе - оталгия
- высокое артериальное давление
- головная боль - цефалгия
- кровь в моче - гематурия
- мушки в глазах
- нарушение частоты сердцебиения - аритмия
- одышка - диспноэ
- повышенная раздражительность
- потеря памяти - амнезия
- распирание за грудиной
- шум или звон в ушах
- боль в груди
- головокружение
- затрудненное дыхание через нос
- нарушение частоты сердцебиения - аритмия
- общая слабость в теле
- ощущение замирания или остановки сердца
- свист при дыхании на выдохе
- хрипы
- хроническая усталость - повышенная утомляемость
- чувство давления в груди - стенокардия
- боль в верхней части живота - эпигастральной области
- боль в левом подреберье
- боль в правом подреберье
- вздутие живота
- внутреннее кровотечение
- выпуклость вен
- высокая температура - гиперпирексия
- диарея - понос
- кал темного цвета или черного дегтеобразного цвета (мелена)
- озноб и дрожь
- пожелтение кожи и зрачков глаза - желтуха
- потеря аппетита
- пуканье и метеоризм
- рвота
- рвота с кровью
- скопление жидкости в брюшной полости - асцит
- увеличение селезенки - спленомегалия
- хроническая усталость - повышенная утомляемость
- боль в животе
- боль в левом боку
- боль в левом подреберье
- недостаточность железа - анемия
- носовое кровотечение
- общая слабость в теле
- рвота
- рвота с кровью
- увеличение селезенки - спленомегалия
- боль в шее
- выпуклость вен
- головная боль в затылке
- головокружение
- отек шеи
- покраснение шеи
- боль в гениталиях - диспареуния
- боль в половом органе
- боль в промежности
- боль в яичниках
- боль во влагалище
- боль при менструации
- общая слабость в теле
- боли в ногах
- общая слабость в теле
- озноб и дрожь
- онемение в ногах - парестезия
- отек ног
- судороги в ногах
- судороги в руках
- бледный цвет кожи
- боль в груди
- боль в левой части грудной полости
- боль в правом подреберье
- выпуклость вен
- высокая температура - гиперпирексия
- головокружение
- замедление сердцебиения - брадикардия
- изжога и отрыжка
- кашель с кровью - кровохарканье
- низкое артериальное давление
- общая слабость в теле
- одышка - диспноэ
- потеря сознания - обморок
- потливость
- потливость ладоней
- пульсация в сосудах головы и шеи
- рвота
- сбивчивое учащенное дыхание - тахипноэ
- синюшность кожных покровов - цианоз
- учащенное сердцебиение - тахикардия
- хриплый голос
- шум или звон в ушах
- боль в груди
- головокружение
- кашель с кровью - кровохарканье
- общая слабость в теле
- одышка - диспноэ
- отек ног
- потеря сознания - обморок
- синюшность кожных покровов - цианоз
- бледный цвет кожи
- боль в ключице
- боль в плече
- боль в руках
- боль в шее
- онемение в руках - парестезия
- онемение кожи
- отек рук
- слабость в руках
- холодные руки
Какой врач дает направление на МРА
Какие дополнительные обследования могут потребоваться на основании результатов МР-ангиографии?
- анализы выделений из влагалища
- фонокардиография
- анализ крови
- ангиография легких
- ангиопульмонография
- аортографияурография
- биомикроскопия глаза
- биопсия легких
- биопсия миокарда
- биопсия печени
- биопсия почек
- биохимический анализ крови
- визометрия
- внутрисосудистое ультразвуковое исследование
- гастроскопия
- генетические анализы
- гистероскопия
- гониоскопия
- дуплексное сканирование нижних конечностей
- дуплексное сканирование сосудов
- измерение pH-уровня влагалища
- испытание полимеразной цепной реакции
- исследование по шкале сонливости Эпворта
- исследование электролитов пота
- катетеризация сердца
- колоноскопия кишечника
- компьютерная ангиография артерий легких
- компьютерная ангиография головного мозга
- компьютерная ангиография нижних конечностей
- компьютерная венография
- компьютерная коронарография сосудов сердца
- компьютерная рефрактометрия
- компьютерная томография брюшного отдела аорты
- компьютерная томография брюшной полости
- компьютерная томография головного мозга
- компьютерная томография головного мозга с контрастом
- компьютерная томография грудной клетки
- компьютерная томография коленного сустава
- компьютерная томография легких
- компьютерная томография матки
- компьютерная томография надпочечников
- компьютерная томография печени
- компьютерная томография печени с контрастом
- компьютерная томография пищевода
- компьютерная томография подвздошной артерии
- компьютерная томография почек
- компьютерная томография почек с контрастом
- компьютерная томография почечных артерий
- компьютерная томография селезенки
- компьютерная томография сердца
- компьютерная томография сосудов брюшной полости
- компьютерная томография сосудов головного мозга
- компьютерная томография сосудов легких
- компьютерная томография сосудов нижних конечностей
- компьютерная томография сосудов почек
- компьютерная томография сосудов сердца
- компьютерная томография сосудов шеи
- компьютерная томография шейного отдела позвоночника
- лапароскопия
- лимфосцинтиграфия
- люмбальная пункция
- магнитно-резонансная ангиография артерий легких
- магнитно-резонансная ангиография сосудов шеи
- магнитно-резонансная венография
- магнитно-резонансная томография
- магнитно-резонансная томография брюшной аорты
- магнитно-резонансная томография брюшной полости
- магнитно-резонансная томография головного мозга
- магнитно-резонансная томография головного мозга с контрастом
- магнитно-резонансная томография коленного сустава
- магнитно-резонансная томография легких
- магнитно-резонансная томография лимфоузлов
- магнитно-резонансная томография малого таза у женщин
- магнитно-резонансная томография надпочечников
- магнитно-резонансная томография нижних конечностей
- магнитно-резонансная томография печени
- магнитно-резонансная томография печени с контрастом
- магнитно-резонансная томография почек
- магнитно-резонансная томография селезенки
- магнитно-резонансная томография сердца
- магнитно-резонансная томография сосудов почек
- магнитно-резонансная томография спинного мозга
- магнитно-резонансная томография шейного отдела позвоночника
- манометрия пищевода
- общий анализ крови
- оптическая когерентная томография
- осмотр глазного дна (офтальмоскопия)
- офтальмоскопия
- периметрия
- поликардиография
- проверка зрения
- пульсоксиметрия
- рентгенография брюшной полости
- рентгенография грудной кетки
- рентгенография кишечника
- рентгенография коленного сустава
- рентгенография легких
- рентгенография мочевыводящих путей (урография)
- рентгенография надколенника
- рентгенография нижних конечностей
- рентгенография печени
- рентгенография пищевода
- рентгенография почек (пиелография)
- рентгенография селезенки
- рентгенография сердца
- рентгенография яичников
- рентгеноконтрастная флебография
- ритмокардиография
- спинномозговая пункция
- спирометрия
- суточный мониторинг сердца по Холтеру
- сцинтиграфия легких
- тонометрия
- трансторакальная контрастная эхокардиография
- триплексное сканирование нижних конечностей
- ультразвуковая допплерография сосудов
- ультразвуковая допплерография сосудов сердца
- ультразвуковое исследование артерий нижних конечностей
- ультразвуковое исследование брюшной аорты
- ультразвуковое исследование брюшной полости
- ультразвуковое исследование вен нижних конечностей
- ультразвуковое исследование воротной вены
- ультразвуковое исследование головного мозга - нейросонография
- ультразвуковое исследование коленного сустава
- ультразвуковое исследование легких
- ультразвуковое исследование малого таза у женщин
- ультразвуковое исследование мягких тканей шеи
- ультразвуковое исследование печени
- ультразвуковое исследование почек
- ультразвуковое исследование селезенки
- ультразвуковое исследование сердца - эхокардиография
- ультразвуковое исследование сосудов головного мозга
- ультразвуковое исследование сосудов малого таза
- ультразвуковое исследование сосудов нижних конечностей
- ультразвуковое исследование сосудов почек
- ультразвуковое исследование сосудов шеи
- ультразвуковое исследование шейки матки
- ультразвуковое исследование яичников
- фиброгастродуоденоскопия
- флюорография грудной клетки
- функциональное исследование печени
- цифровая субтракционная ангиография
- чрескожная чреспеченочная холангиография
- эластография печени
- электрокардиография
- электроэнцефалография
К какому врачу нужно обратиться с результатами после МРТ сосудов
- Вертебролог
- Гастроэнтеролог
- Гематолог
- Гепатолог
- Гинеколог
- Детский пульмонолог
- Диетолог
- Иммунолог
- Инфекционист
- Кардиолог
- Мануальный терапевт-невролог
- Невролог
- Нейрохирург
- Нефролог
- Онколог
- Ортопед
- Офтальмолог (окулист)
- Психотерапевт
- Пульмонолог
- Ревматолог
- Сомнолог
- Сосудистый хирург
- Травматолог
- Уролог
- Физиотерапевт
- Флеболог
- Хирург
- Хирург-травматолог
- Эндокринолог
Что показывает МРТ сосудов?
МРТ сосудов позволяет:
- определить, в каком состоянии находятся вены, артерии и капилляры, по которым кровь движется через ткани головного мозга и других органов;
- обнаружить сосудистые патологии, травматические повреждения сосудистого русла, артериальные окклюзии;
- узнать о проблемах, относящихся к повреждению кровеносной системы, и выявить их истинную причину;
- увидеть злокачественные и доброкачественные новообразования, мальформации стенок.
Что входит в МРТ сосудов головного мозга
В стандартный протокол МРТ сосудов головного мозга входит обследование следующих структур:
- внутренние сонные артерии
- сифонные сонные артерии
- контуры внутренних сонных артерий
- передние мозговые артерии
- средние мозговые артерии
- задние мозговые артерии
- позвоночные артерии
- базилярная артерия
- передняя соединительная артерия
- задняя соединительная артерия
Пример заключения по результатам МРТ головного мозга и сосудов головы
МОЗГОВОЕ ВЕЩЕСТВО: в левом полушарии большого мозга в области надкраевой, верхней височной извилин с переходом на островок, в коре и субкортикально определяется зона повышения сигнала в Т2 4/1, пониженного коэффициента диффузии на ИКД- карте примерными размерами 4х3 см. Масс-эффекта нет. В обоих полушариях большого мозга определяются множественные небольшие очаги повышенного МР-сигнала в режиме Т2. Желудочки обычной формы и размеров. Субарахноидальные пространства не расширены. Срединные структуры не смещены. Селлярная область без патологических изменений. Размеры гипофиза в пределах нормы. Стволовые структуры и мозжечок в пределах нормы. Мостомозжечковые углы без особенностей. Краниовертебральный переход не изменен. Кости свода черепа — без изменений. Придаточные пазухи носа без особенностей. Орбиты не изменены.
МР-АНГИОГРАФИЯ ИНТРАКРАНИАЛЬНЫХ АРТЕРИЙ: В МЗ сегменте левой СМА - признаки субтотального стеноза с ослаблением кровотока в дистальных (корковых) ветвях. По остальным сосудам кровоток адекватный, симметричный. Имеется гипоплазия сегмента левой позвоночной артерии. Данных за наличие аневризм и АВМ не получено.
Как осуществляют магнитно-резонансную томографию сосудов?
Принцип работы МРТ аппарата заключается в воздействии электромагнитных волн на организм человека. В трубе томографа создается сильное магнитное поле. Когда пациента помещают в замкнутое пространство (трубу), на область исследования ставят специальную катушку. Врач – рентгенолог включает выбранную программу, и в зоне обследования создается сильное электромагнитное поле, под воздействием которого атомы водорода в клетках начинают колебаться и излучать энергию. Эту энергию улавливает компьютер, и на базе этих данных создает объемное 3-х мерное изображение сосудистого русла.
Противопоказания к МРТ
При МРТ исследовании на пациента действует магнитное поле, и все абсолютные противопоказания будут связаны с этим фактом:
Магнитное поле может привести в движение объекты, которым свойственно с ним взаимодействовать, это могут быть: клипсы на сосудах, металлоконструкции в любом участке тела. Поэтому если в организме установлен имплант, пациенту нужно будет предъявить документы, в которых указан состав материала. В случае, если это неферромагнитный материал (например, титан), проведение МРТ разрешено.
Магнитное поле может повлиять на работу электронных устройств: электокардиостимуляторы, инсулиновые помпы, слуховые протезы. Если в паспорте импланта не указано, что он совместим с МРТ, необходимо подобрать альтернативный метод диагностики.
Следует отметить, что иногда проведение МРТ не возможно в следующих случаях:
- вес пациента выше максимально допустимых параметров для конкретного аппарата (стол современного томографа чаще всего выдерживает вес до 120 кг);
- габариты пациента выше максимально допустимой величины для конкретного аппарата (современные магнитно-резонасные томографы чаще всего имеют диаметр трубы 60-70 см);
- у пациента сильная форма клаустрофобии;
- пациент не может сохранять неподвижность во время обследования.
МРТ, УЗИ или КТ, что лучше выбрать?
Ультразвуковое исследование является общедоступным и совершенно безопасным методом диагностики. Его чаще всего назначают в качестве первого диагностического шага или используют в качестве скринингового метода обследования. УЗ-исследование можно проводить детям и взрослым любого возраста и в любом состоянии. Особых противопоказаний к обследованию нет, кроме наличия кожного поражения в зоне сканирования.
МРТ и КТ являются высокоинформативными экспертными методами диагностики. Однако, есть ряд отличий между данными видами томографии, которые важно знать информированному пациенту.
Магнитно-резонансная томография, основанная на воздействии магнитного поля и радиочастотных импульсов, безопасна для человека. Для этой томографии практически нет противопоказаний за исключением наличия ферромагнитных металлов и электронных имплантов в теле. Любой пациент в любом возрасте может проходить это исследование любое количество раз без негативных последствий для организма.
МРТ - это емкая по временным затратам процедура. Средняя продолжительность бесконтрастного нативного обследования одной зоны составляет 15-20 минут, при контрастировании протокол сканирования удлиняется до 40-60 минут. В ходе диагностики пациенту необходимо лежать неподвижно. Дискомфорт обследуемому могут доставить небольшой тепловой эффект и громкие звуки, издаваемые аппаратом во время исследования.
Компьютерная томография - это рентгеновское исследование, и пациент всегда получает дозу облучения. Она зависит от зоны обследования, протокола сканирования, модели томографа. В среднем уровень лучевой нагрузки может колебаться в диапазоне 3-15 мЗв. Поэтому КТ не следует использовать как скрининговый метод диагностики без веских медицинских причин и направления врача. Во избежания накопительного лучевого эффекта КТ не рекомендуют проходить чаще 1-2 раз в год. Следует помнить, что компьютерная томография противопоказана беременным женщинам на любом сроке вынашивания. Несовершеннолетним пациентам КТ на платной или бесплатной основе в медицинских клиниках Санкт-Петербурга делают только по письменному направлению врача.
Несомненным диагностическим плюсом КТ является широкая зона покрытия при достаточно быстром обследовании. Средняя продолжительность сканирования составляет 2-7 минут. При контрастном проколе время обследования удлиняется на 10-20 минут.
МРТ, УЗИ или КТ, что лучше?
Принимать решение о том, что лучше выбрать МРТ, КТ или УЗИ, может только лечащий врач, основываясь на совокупности данных об истории болезни пациента, целях диагностики, первичном диагнозе и состоянии здоровья обследуемого. Если пациент самостоятельно решает пройти диагностику в качестве скрининга или профилактического шага, в большинстве случаев начинать свой диагностический путь следует с наиболее безопасных форм аппаратной диагностики - УЗИ или МРТ.
Как сделать качественную магнитно-резонансную томографию
МРТ изображения должны быть выполнены в электронной форме в формате DICOM и обязательно записаны на электронный носитель - CD диск или флешку!
МРТ исследование должно быть проведено в соотвествии с техническим стандартом и минимальным шагом сканирования 2-4 мм!
При подозрении на онкологию обязательно должно быть проведено МРТ с контрастным усилением на аппарате мощностью не менее 1,5 Тесла!
На МРТ снимках не должно быть артефактов от металла и движения!
Индукционная мощность томографа, еще называемая польностью, - один из главных показателей качества МРТ. Чем выше данный показатель, тем выше и качество снимков и шире перечень МРТ обследований, с которыми может справиться установка. В зависимости от уровня мощности различают 3 основных вида томографов:
Низкопольный аппарат - Напряженность томографа составляет 0,3 – 0,5 Тесла
Плюсы:
-
удобен для пациента, поскольку это аппарат открытого типа
-
исследование стоит дешево
Минусы:
-
ограниченный круг исследований.
Высокопольный аппарат - Напряженность томографа 1,0 – 1,5 Тесла
Плюсы:
-
высокое качество снимков
-
обширный список исследований
-
возможность онкопоиска
-
данные МРТ очень информативны и позволяют принимать правильные решения в области хирургии и нейрохирургии.
Минусы:
-
более высокая стоимость исследования
-
шумный аппарат закрытого типа, поэтому и не всегда подходит клаустрофобам и детям
-
томограф очень чувствителен к движению, поэтому не всегда подходит пациентам с гиперподвижностью.
Сверхвысокопольный аппарат - Напряженность томографа 3,0 Тесла и выше
Это очень высокоточный МРТ аппарат, который применяется в научно–исследовательской деятельности, передовой диагностике и хирургии для разработки точного плана операционного вмешательства.
Плюсы:
-
имеет точность сканирования до 1 мм, то есть врачи могут увидеть на снимке даже очень мелкие изменения
-
любые протоколы обследования
-
быстрота исследования - всего 10 минут.
Минусы:
-
высокая стоимость обследования
-
закрытая модель томографа
-
внутри аппарата ощущается эффект нагрева тела
-
томограф сильно шумит.
Список литературы:
- Клинические проявления и диагностика патологической деформации внутренней сонной артерии / А.В. Покровский [и др.] // Ангиология и сосудистая хирургия. - 2011. - Т. 17, № 3. - С. 7-18.
- Лужа Д. Рентгеновская анатомия сосудистой системы / Д. Лужа ; пер. М. Митусова, М. Сиза. - Будапешт : 1973. - 380 с.
- Магнитно-резонансная томография в диагностике цереброваскулярных заболеваний / О.И. Беличенко, С.А. Дадвани, Н.Н. Абрамова, С.К. Терновой. - М. : Видар, 1998. - 112 с.
- Трошин В.Д. Сосудистые заболевания нервной системы. Ранняя диагностика, лечение и профилактика Текст.: / В.Д. Трошин. Н. Новгород: изд-во НГМА, 1994. - 124с.
- Халлиулина Г.Р. Магнитный резонанс в медицине Текст. / Г.Р. Хал-лиулина: Тезис, доклад, международн. конф. Казань, 8-10 сентября 1997.-М, 1997.-С. 66.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ