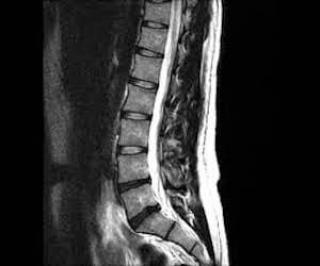
МРТ спинного мозга - полное название: магнитно-резонансная томография спинного мозга. Альтернативное название — МРТ миелография, томография спинного мозга.
Магнитно-резонансная томография — это метод диагностики, который позволяет получить детализированные изображения структур спинного мозга, мягких тканей и нервных корешков. Принцип МРТ основан на явлении ядерного магнитного резонанса, благодаря чему процедура предоставляет врачам ценную информацию о состоянии спинного мозга, не требуя хирургического вмешательства. Во время исследования используется мощное магнитное поле (обычно от 1,5 до 3 Тесла), которое настраивает протоны водорода, находящиеся в клетках тканей, в определённом порядке. Радиочастотные импульсы воздействуют на исследуемую область, изменяя ориентацию протонов, а после прекращения радиоволн протоны возвращаются в своё исходное состояние, высвобождая энергию в виде радиосигналов. Специальные датчики улавливают эти сигналы и передают их на компьютер для обработки. В результате врач получает чёткие изображения спинного мозга и прилегающих структур. Одним из важных преимуществ МРТ спинного мозга является возможность получения изображений в трёх измерениях, что значительно повышает точность диагностики и планирования лечения. Процедура является безболезненной и неинвазивной, что делает её безопасной для большинства пациентов и обеспечивает высокую диагностическую точность.
Для МРТ спинного мозга существуют несколько видов протоколов, выбор которых зависит от клинических задач и области интереса:
- Нативная МРТ выполняется без применения контрастных веществ и используется для общей оценки состояния спинного мозга, структуры его тканей, выявления аномалий, таких как воспалительные процессы, врождённые патологии или дегенеративные изменения, а также для диагностики межпозвоночных грыж и спинальных стенозов.
- Контрастная МРТ предполагает введение контрастного вещества на основе гадолиния, что улучшает визуализацию сосудов и выявление опухолей, инфекций или других патологий. Контрастное усиление помогает чётче различать здоровые и изменённые ткани, что особенно важно при подозрении на опухолевые процессы или воспалительные заболевания.
- МРТ-ангиография позволяет оценить состояние сосудов спинного мозга, включая артерии и вены, что играет значительную роль в диагностике сосудистых аномалий, например, артериовенозных мальформаций или тромбозов. Этот протокол важен также при исследовании кровоснабжения спинного мозга и оценке последствий травм или опухолей, влияющих на сосудистую систему.
Показания
МР-миелография спинного мозга является методом выбора при дифференциальной диагностике демиелинизирующих патологий
Заболевания
Что хорошо показывает МРТ спинного мозга?
МРТ является методом выбора для диагностики большинства поражений спинного мозга.
Это могут быть:
- инфекционные поражения мозга и мозговых оболочек
- миелиты
- демиелинизирующие заболевания
- опухолевые поражения и стенозы
- инфакт спиннного мозга.
Покажет ли МРТ спинного мозга рассеянный склероз?
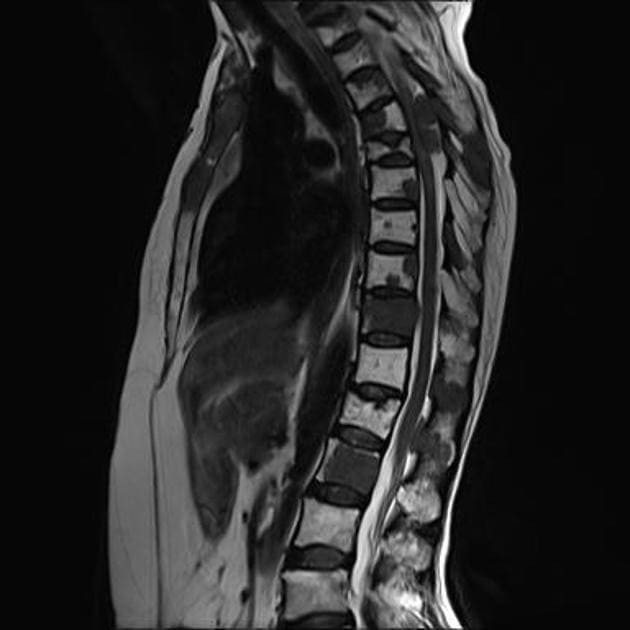 На МРТ снимках данное заболевание проявит себя следующими признаками:
На МРТ снимках данное заболевание проявит себя следующими признаками:
- типичное увлечение спинного мозга;
- распространенность не более двух сегментов;
- симптомы поражения латеральных или задних столбов белого вещества с возможным вовлечением центральных отделов;
- в острой фазе болезни видны утолщения спинного мозга;
- в хронической фазе есть признаки слияний очагов, атрофические изменения в виде заместительной гидроцефалии;
- на МРТ спинного мозга с контрастом заметно кольцевидное накопление препарата.
Покажет ли МРТ спинного мозга острый рассеянный энцефаломиелит?
Диагностика данной патологии требует проведения МРТ спинного и головного мозга. Это заболевание проявит себя на томографии:
- множественными или редко единичными крупными очагами;
- наблюдается наличие не менее одного крупного очага 1-2 сантиметра в диаметре;
- различная выраженность внутривенного контрастирования;
- увлечение процесса базальных ганглиев.
Покажет ли МРТ спинного мозга оптикомиелит Девика?
Диагностика данной патологии требует проведения МРТ спинного мозга и МРТ глазных орбит. На томограммах врачи заметят:
- признаки оптического неврита с одной стороны или двухстороннего;
- протяженный очаг в спинном мозге размерами 3 и более позвонковых сегментов;
- очаговые изменения в головном мозге, не удовлетворяющие МРТ критериям рассеянного склероза.
Покажет ли МРТ спинного мозга опухоли спинного мозга?
МРТ-признаками наличия объемного образования (астроцитома, эпендимома, гемангиобластома) в спинном мозге станут:
- различные типы изменений интенсивности МР сигнала, зачастую неоднородности тканей и кровоизлияния;
- увеличение объема спинного мозга;
- асимметрии мозга или прилежащих структур;
- отек мозга как вблизи образования, так и по периферии;
- выбухание дисков;
- нарушение ликвородинамики.
Диагностика опухолевых образований достаточно часто требует протокола МРТ спинного мозга с контрастом, по которому хорошо видны полости инородного образования.
Подготовка к МРТ с контрастным усилением
Противопоказания к МРТ
Как сделать качественную магнитно-резонансную томографию
Список литературы:
- Барбас И.М., Скоромец А.А. Рассеянный склероз: Опыт лечения и профилактика обострений. Санкт-Петербург.: Сотис, 2003. - 123 с.
- Евтушенко С.К., Деревянко И.Н. Магнитно-резонансная томография в диагностике рассеянного склероза // Неврология и психиатрия. 2001. - № 4. - Р. 61-64.
- Воронов В. Г. Лучевые методы диагностики патологии спинного мозга и позвоночника/ В. Г. Воронов, В. П. МельниковаII Тезисы докладов симпозиума «Прикладная оптика 94». - СПб, 1994. - С. 1 - 8, 109.
- Карлов В. А. Ультразвуковая томография головного мозга и позвоночника/ В. А. Карлов, В. Б. Карахан.— Киев. 1980. - 120 с.
- Коновалов А. Н. Магнитно-резонансная томография в нейрохирургии/ А. Н. Коновалов, В. Н. Корниенко, И. Н. Пронин. — М., 1997. — С. 396 — 397.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ