Флюорография, спирометрия, бронхоскопия в диагностике острого бронхита
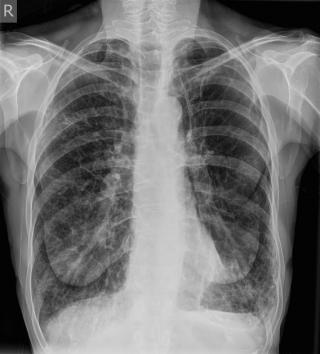
Флюорографическое исследование органов грудной клетки проводится при подозрении на острый бронхит с целью исключения более тяжёлых патологий и общей оценки состояния лёгочной ткани. Исследование позволяет выявить косвенные признаки воспаления в крупных и средних бронхах, фиксируя преимущественно непрямые изменения, отражающие реакцию лёгочной структуры на воспалительный процесс.
Флюорография выявляет следующие анатомические признаки:
Усиление и деформация лёгочного рисунка за счёт сосудисто-интерстициального компонента.
Уплотнение перибронхиальной ткани, особенно в прикорневых зонах, что отражает воспаление в бронхиальном дереве.
Увеличение корней лёгких с незначительной неоднородностью структуры и размытостью контуров.
Признаки гипервоздушности лёгочной ткани с уплощением куполов диафрагмы, особенно при сопутствующем бронхоспазме.
Отсутствие очаговой или инфильтративной тени, типичной для пневмонии, что помогает исключить более тяжёлое поражение.
Диагностические преимущества флюорографии
Флюорографическое исследование позволяет детально визуализировать следующие диагностические параметры:
- Определение выраженности перибронхиального воспаления и степени вовлечения прикорневых отделов лёгких.
- Дифференциация между бронхитом, пневмонией и другими очаговыми или инфильтративными процессами на основании отсутствия инфильтратов.
- Объективная оценка структуры и чёткости лёгочного рисунка на фоне клинической симптоматики.
- Выявление сопутствующих изменений — гипервоздушности, признаков бронхиальной обструкции или начальной эмфиземы.
- Возможность наблюдения динамики изменений лёгочной ткани при затяжном или рецидивирующем воспалительном процессе.
Диагностические ограничения ФЛГ
Флюорография имеет ряд ограничений, и с её помощью не всегда удаётся точно визуализировать следующие аспекты:
- Невозможность оценки просвета бронхов и состояния слизистой оболочки, где происходят основные воспалительные изменения.
- Низкая чувствительность к изолированному воспалению в малых бронхах и бронхиолах.
- Отсутствие информации о характере патологического отделяемого и его влиянии на вентиляцию.
- Трудности интерпретации результатов при наличии фоновых хронических заболеваний лёгких, например, ХОБЛ или бронхоэктазов.
- Ограничение разрешающей способности аппарата при слабовыраженных изменениях, что снижает чувствительность метода на ранних стадиях заболевания.
- Присутствует лучевая нагрузка: при выполнении флюорографии в двух проекциях суммарная эффективная доза составляет от 0,03 до 0,1 мЗв.
Спирометрическое исследование проводится при подозрении на острое воспаление бронхиального дерева для оценки степени нарушения вентиляционной функции лёгких. Регистрируются в основном функциональные и обратимые изменения, отражающие острое обструктивное или рестриктивное нарушение дыхания. Признаки являются прямыми и выявляются в состоянии покоя и при форсированном выдохе.
Спирометрия выявляет следующие анатомические признаки:
Снижение объёма форсированного выдоха за первую секунду (ОФВ1) при наличии бронхиальной обструкции.
Уменьшение отношения ОФВ1 к ЖЕЛ (индекс Тиффно) при нарушении проходимости дыхательных путей.
Снижение пиковой объёмной скорости выдоха (ПОСВ), особенно при воспалении средних и малых бронхов.
Нарушение кривой поток-объём с выравниванием её нисходящей части.
Снижение жизненной ёмкости лёгких (ЖЕЛ) при выраженном бронхоспазме или отёке.
Диагностические преимущества исследования функции внешнего дыхания
Оценка лёгочной вентиляции позволяет детально исследовать следующие диагностические параметры:
- Выявление степени обратимого обструктивного синдрома и функционального бронхоспазма.
- Качественное определение тяжести вентиляционных нарушений при воспалении бронхиального дерева.
- Динамическое наблюдение за эффективностью бронхолитической терапии при повторных исследованиях.
- Разграничение между обструктивным и рестриктивным типом нарушений дыхания.
- Формирование объективной функциональной картины для дифференциальной диагностики.
Диагностические ограничения спирометрии
Функциональная проба дыхательной системы имеет ряд ограничений, и с её помощью не всегда удаётся точно исследовать следующие аспекты:
- Отсутствие анатомической визуализации бронхиального дерева и слизистой оболочки.
- Невозможность регистрации локализации воспалительного процесса.
- Чувствительность снижается при лёгкой форме заболевания без выраженного бронхоспазма.
- Зависимость результатов от соблюдения пациентом техники выполнения выдоха.
- Ограниченная информативность при наличии острой боли или общего ухудшения состояния.
Бронхоскопия проводится под местной анестезией с диагностической целью у пациентов с подозрением на острое воспалительное поражение нижних дыхательных путей. Прямая эндоскопическая визуализация позволяет выявить выраженные морфологические признаки воспаления слизистой оболочки трахеобронхиального дерева, уточнить характер секрета, оценить степень вовлечённости различных бронхиальных сегментов, а также исключить другие патологии, имитирующие острый бронхит. Исследование проводится в фазе развернутой клинической картины и даёт прямые признаки поражения.
Бронхоскопия выявляет следующие анатомические признаки:
Гиперемия и диффузный отёк слизистой трахеи и главных бронхов, равномерно распространяющийся на бифуркацию и устья долевых бронхов.
Наличие вязкого слизистого или слизисто-гнойного экссудата, налипающего на стенки бронхиального дерева и частично перекрывающего просвет сегментарных и субсегментарных бронхов.
Мелкоточечные субэпителиальные кровоизлияния на фоне отечной слизистой при интенсивном воспалительном процессе.
Потеря блеска слизистой, визуально определяется матовость и усиление сосудистого рисунка.
Местами отмечается гипертрофия слизистой с утолщением складок и снижением подвижности стенок бронхов при дыхании.
Диагностические преимущества эндоскопии бронхов
Эндобронхиальное исследование позволяет детально исследовать следующие диагностические параметры:
- Определение точной локализации и протяжённости воспалительных изменений в трахее, главных, долевых, сегментарных и субсегментарных бронхах.
- Классификация воспаления по типу (катаральное, катарально-гнойное, гнойное) в зависимости от визуальных характеристик секрета и выраженности поражения.
- Прицельный забор бронхиального секрета для цитологического и бактериологического анализа с целью определения возбудителя и чувствительности к антибиотикам.
- Оценка бронхиальной проходимости и степени окклюзии просвета в результате отёка или секреции.
- Визуальное исключение инородных тел, новообразований, рубцовых стенозов, аспирации или иных состояний, маскирующих острый бронхит.
Диагностические ограничения бронхоскопии
Диагностическая трахеобронхоскопия имеет ряд ограничений, и с её помощью не всегда удаётся точно исследовать следующие аспекты:
- Отсутствие возможности оценки альвеолярной ткани и паренхиматозных изменений, таких как инфильтрация или отёк.
- Невозможность количественного анализа вентиляционной функции лёгких и степени бронхиальной обструкции.
- Снижение диагностической точности при обильном гнойном отделяемом, затрудняющем обзор и идентификацию воспалительных участков.
- Инвазивный характер процедуры ограничивает её применение у пациентов с тяжёлым общим состоянием или дыхательной недостаточностью.
- Воспалительная реакция слизистой может быть неспецифичной и не всегда позволяет провести дифференциальную диагностику без дополнительных лабораторных данных.
Сравнительный анализ методов
|
Критерий |
Флюорография |
Спирометрия |
Бронхоскопия |
|
Принцип работы |
Рентгеновское излучение, визуализация плотных структур и непрямых признаков воспаления |
Функциональное тестирование внешнего дыхания по объёмам и скоростям потоков воздуха |
Эндоскопическое обследование трахеобронхиального дерева с прямой визуализацией |
|
Выявляемые изменения |
Усиление лёгочного рисунка, уплотнение перибронхиальной ткани, увеличение корней лёгких, гипервоздушность, отсутствие инфильтрации |
Снижение ОФВ1, уменьшение индекса Тиффно, снижение ПОСВ, изменение кривой поток-объём, снижение ЖЕЛ |
Гиперемия, отёк слизистой, слизисто-гнойный экссудат, субэпителиальные кровоизлияния, потеря блеска слизистой, утолщение складок |
|
Чувствительность к воспалительным изменениям |
Средняя, фиксирует косвенные признаки |
Высокая для функциональных изменений, особенно обратимых |
Высокая для морфологических изменений слизистой |
|
Возможность оценки локализации процесса |
Не определяет локализацию воспаления |
Не определяет анатомическую локализацию |
С точным определением локализации и протяжённости воспалительных изменений |
|
Дифференциация с другими заболеваниями |
С исключением пневмонии, очаговых и инфильтративных процессов |
С разграничением обструктивного и рестриктивного типов нарушений |
С исключением инородных тел, новообразований, стенозов, аспирации |
|
Оценка вентиляционной функции |
Не оценивает |
С определением степени нарушения |
Не оценивает |
|
Дополнительные возможности |
С динамическим наблюдением изменений лёгочной ткани |
С мониторингом эффективности бронхолитической терапии |
С прицельным забором секрета для анализа, уточнением характера воспаления |
|
Ограничения |
Не видны малые бронхи, нет оценки просвета и слизистой, снижается чувствительность при хронических изменениях |
Нет анатомической визуализации, чувствительность снижается при лёгком течении, зависимость от техники выполнения |
Не оценивает паренхиму, не даёт количественного анализа вентиляции, обзор ухудшается при обильном экссудате, инвазивная процедура, риск воспалительной неспецифичности |
|
Лучевая нагрузка |
Присутствует: 0,03–0,1 мЗв |
Отсутствует |
Отсутствует |
|
Продолжительность исследования |
2–3 минуты |
10–20 минут |
20–40 минут |
Бесплатный телефон по России: +7(800)300-98-12
Список литературы:
- Острый бронхит/ Шмелев Е.И.// Практическая пульмонология. – 2004.
- Ноников В.Е. Острый бронхит и инфекции верхних дыхательных путей: антибактериальная терапия // 2001. - Т.З, №8. - с. 375377.
- Овчинников А.А. Диагностические и лечебные возможности современной бронхоскопии. Регулярные выпуски «РМЖ» №12 от 28.04.2000.
- Клинические рекомендации «Острый бронхит». Разраб.: Общероссийская общественная организация «Российское научное медицинское общество терапевтов», Российское респираторное общество, Межрегиональная ассоциация специалистов респираторной медицины (МАСРМ). – 2024.
- Клинические рекомендации. Пульмонология / под ред. А.Г. Чучалина. – М.: ГЭОТАР-Медиа, 2007. – 240 с.
- Коробов И. А., Савицкая М. А. Бронхит // Вестник науки, 2019, № 2 (11), Том 4 – С. 46-48.
- Зайцев А. А. Острый бронхит: клинические рекомендации // Медицинский совет, 2020, № 17 – С. 27-32.
- Кокосов А.Н. Хронический бронхит. Концепция этапного развития, ее суть изначение.//Врач, дело.-1991.-№12.-С.6-10.
- Маховенко Л.В., Александрова Н.И., Телятникова Г.В. и др. Сравнительная оценка показателей местного иммунитета при различных формах бронхита // Актуальные вопросы диагностики и лечения хронического бронхита. Л., 1989. - С. 35-42.
- Казарова Т.А., Селина Л.Г., Филиппов В.П. Микробиологическое исследование диагностических материалов бронхоскопии при заболеваниях органов дыхания. 4-й Нац. Конгресс по болезням органов дыхания. М., 1994, с. 170.
- Айсанов З.Р. Спирометрия в диагностике и оценке эффективности лечения пациентов с болезнями легких / З.Р. Айсанов, Е.Н. Калманова // Доктор.Ру . -2009. Т.45, №5. - С. 73-79.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ