Бесплатный телефон по России: +7(800)300-98-12
Брюшная полость является анатомической областью, в которой расположены многие жизненно важные органы, такие как желудок, кишечник, печень, поджелудочная железа, почки, а также сосуды и лимфатическая система. Для систематизации патологий брюшной полости можно выделить несколько классификаций в зависимости от этиологии, локализации и характера поражения.
1. Классификация по локализации патологического процесса
-
Заболевания желудка:
- Язвенная болезнь желудка
- Острые гастриты и хронические воспалительные заболевания
- Опухоли желудка
-
Заболевания тонкого и толстого кишечника:
- Болезнь Крона
- Язвенный колит
- Синдром раздраженного кишечника (СРК)
- Острая и хроническая кишечная непроходимость
- Опухоли кишечника
-
Заболевания печени:
- Цирроз печени
- Гепатиты (в том числе вирусные, алкогольные, токсические)
- Опухоли печени
- Жировой гепатоз
-
Заболевания поджелудочной железы:
- Острый и хронический панкреатит
- Опухоли поджелудочной железы
- Инсулинома
-
Заболевания желчного пузыря и желчных путей:
- Холецистит (острый и хронический)
- Желчнокаменная болезнь
- Холангиты
-
Заболевания селезенки:
- Спленомегалия
- Инфаркт селезенки
- Селезеночные травмы
-
Заболевания брюшной аорты и сосудов брюшной области:
- Аневризма аорты
- Тромбоз мезентериальных сосудов
- Артериальная гипертензия
2. Классификация по этиологии
-
Инфекционные заболевания:
- Бактериальные инфекции (например, сальмонеллез, шигеллез)
- Вирусные инфекции (гепатиты, ротавирусная инфекция)
- Паразитарные инфекции (амебиаз, лямблиоз, тениоз)
-
Неинфекционные заболевания:
- Автоиммунные заболевания (болезнь Крона, язвенный колит)
- Генетические заболевания (например, поликистоз почек)
- Онкологические заболевания (рак желудка, кишечника, печени)
-
Механические заболевания:
- Острые хирургические патологии (например, аппендицит, перфорация язвы)
- Травмы брюшной полости
- Кишечная непроходимость
-
Метаболические заболевания:
- Ожирение
- Диабет
- Липидозы и жировой гепатоз
3. Классификация по характеру заболевания
-
Воспалительные заболевания:
- Острие и хронические воспаления различных органов брюшной полости, такие как гастриты, колиты, панкреатиты, холециститы
-
Заболевания с нарушением функции:
- Интоксикации, нарушения метаболизма (например, диабет).
- Нарушения моторики органов ЖКТ (например, синдром раздраженного кишечника)
-
Заболевания, сопровождающиеся образованием опухолей:
- Рак желудка, печени, кишечника, поджелудочной железы и других органов
- Доброкачественные опухоли (например, полипы толстой кишки, фибромы)
-
Кровоизлияния и тромбообразования:
- Внутренние кровотечения
- Тромбозы сосудов брюшной полости, включая мезентериальные сосуды
4. Классификация по степени поражения органов
-
Локализованные заболевания:
- Ограниченное воспаление или инфекция в одном органе (например, острый холецистит, язва желудка)
-
Диффузные заболевания:
- Распространенные процессы, затрагивающие несколько органов брюшной полости (например, перитонит, панкреатит).
Заболевания
При исследовании органов брюшной полости врач может назначить пройти:
- компьютерную томографию брюшной полости (КТ);
- ультразвуковое исследование брюшной полости (УЗИ);
- магнитно-резонансную томографию брюшной полости (МРТ).
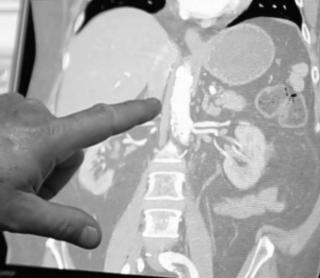
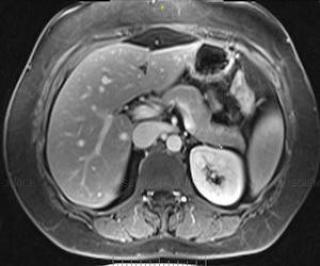
Так как компьютерная томография предполагает рентгеновское облучение в размере 3-5 мЗв, то врачи не прибегают к этому методу обследования в качестве скрининга. Для первичного обследования чаще всего выбираются безвредные процедуры - УЗИ или МРТ брюшной полости. Каждый из них имеет свои диагностические особенности. Если немного разобраться в нюансах физики получения изображения, можно ответить на вопрос: УЗИ или МРТ брюшной полости - что лучше сделать в Вашем случае?
Что лучше при исследовании брюшной полости - УЗИ или МРТ?
Ультразвуковое исследование органов брюшиной полости считается самым недорогим и доступным методом диагностики. Использование УЗИ-аппарата дает возможность безошибочно определить хронические и острые воспаления, найти патологию органов живота, выявить признаки объёмных образований. Этот способ диагностики не только безболезненный, но и достаточно эффективный в качестве первичного скрининга. Если что-то не так с тканями органов, УЗИ это выявит.
Данные ультразвукового сканирования помогают врачу поставить следующие диагнозы: панкреатит, гепатит, цирроз печени, опущение почек, кистозные образования и оценить эффективность проводимого терапевтического курса.
Нередко именно УЗИ применяется в государственных медицинских учреждениях и частных организациях как первичный скрининг.
К сожалению, данных ультразвука будет не достаточно, чтобы провести качественный онкопоиск и осуществить дифференциальную диагностику новообразований. Если у больного по результатам ультразвукового обследования выявляется объемное образования, его оправят на дообследование с помощью МРТ брюшной полости с контрастом или КТ брюшной полости с контрастом.
МРТ относится к экспертному методу диагностики. Проведение такого исследования проходит на магнитно-резонансном томографе, желательно мощностью не менее 1.5 Тесла. Это высокотехнологичное оборудование по сравнению с УЗИ считается более точным. Данные томографии позволяют выявить все типы опухолей размером до 1 мм, оценить их качество, распространённость и злокачественный потенциал. МРТ брюшной полости - это один из самых эффективных способов проведения онкопоиска множественных метастазов.
Томограммы хорошо визуализируют состояние желчевыводящих путей и на их базе успешно осуществляется диагностика холонг-заболеваний.
УЗИ или МРТ брюшной полости - что информативнее?
Короткий ответ на вопрос - УЗИ или МРТ брюшной полости - что информативнее? - конечно, магнитно-резонансная томография. Этот метод санирования:
- более объективный по сравнению с УЗИ, где качество диагностики зависит от движения рук врача;
- более точный, так как тканевая контрастность снимков и их разрешение в разы лучше;
- более чувствительный, поскольку видит не только крупные, но и мелкие новообразования.
Когда УЗИ брюшной полости лучше, чем МРТ
Чаще всего брюшную полость исследуют при помощи УЗИ в качестве первичного скрининга, если лечащий врач предполагает у пациента хронические или острые заболевания и присутствие воспалительных процессов. Кроме того, оно помогает выявить причину спазмов, неприятных ощущений в животе и определить этиологию боли. Нередко УЗИ назначают детям при подозрении на неправильное развитие внутренних органов. Ультразвуковое обследование, в отличие от МРТ, не требует полной неподвижности от ребенка, поэтому его легче провести маленьким пациентам.
Так как УЗИ является абсолютно безопасным методом диагностики, его можно проходить даже при незначительном изменении в самочувствии пациента, при малейшем подозрении на болезнь. Поэтому его чаще рекомендуют в качестве профилактики здоровья всем пациентам после 40 лет с периодичностью раз в год. Благодаря такому регулярному скринингу увеличиваются шансы определить опасные для человека состояния на начальных стадиях их формирования и развития.
С практической точки зрения главными преимуществами УЗИ по сравнению с МРТ считаются:
- Общедоступность процедуры;
- Дешевая цена.
Недостатки УЗИ брюшной полости
Среди недостатков данного метода диагностики можно назвать субъективность исследования. Ведь то, каким будет заключение, полностью зависит от врача и его квалификации. Точность диагноста во много определяется качественным выполнением процедуры и тем, как двигается рука сонолога. Только опытный специалист может провести УЗИ таким образом, что датчики выведут на экран точную информацию.
| Исследование |
Цена МРТ 0,2-1,5 Тл |
Цена МРТ 3 Тл |
|---|---|---|
|
МРТ брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) |
от 4850 руб. | от 8000 руб. |
| МРТ холангиопанкреатография (печень, желчный пузырь, желчные протоки, печеночные протоки) | от 4850 руб. | от 8000 руб. |
| МРТ брюшной полости с МР-холангиографией | от 8000 руб. | от 10500 руб. |
|
МРТ забрюшинного пространства (почки, надпочечники, мочеточники, поджелудочная железа, лимфоузлы) |
от 4850 руб. | от 8000 руб. |
| МРТ желудка прицельная | от 8000 руб. | от 10000 руб. |
| МРТ всего тела с применением диффузионной МРТ (онкоскрининг) | от 12300 руб. | от 44000 руб. |
Когда МРТ брюшной полости, лучше чем УЗИ
По сравнению с ультразвуковым исследованием магнитно-резонансная томография:
- является максимально объективной;
- при помощи томографа можно выявить даже мельчайшие отклонения в брюшной полости.
Если МРТ проводится с контрастом, тогда обследование получается еще более информативным. Ведь контрастное вещество позволяет лучше визуализировать даже самые мелкие новообразования и судить об их злокачественном потенциале.
МРТ дает данные о состоянии кишечника. На УЗИ он будет практически не заметен.
Так как при МРТ применяется высокотехнологичное оборудование, то стоимость такой процедуры в разы выше, чем УЗИ. Именно поэтому она не применяется в качестве скринингового сканирования. Для тех, кто проходит профилактический осмотр или отметил недомогания в области живота, начинать обследование стоит именно с ультразвукового исследования. Однако существуют рекомендации, когда можно отправляться на МРТ, исключая предварительное прохождение ультразвука:
- При наличии подтвержденной опухоли и смены самочувствия;
- При генетической предрасположенности к раку органов брюшной полости и ЖКТ и смены самочувствия.
Что выбрать МРТ или УЗИ брюшной полости?
Проведя сравнительную характеристику двух методов, можно с уверенностью сказать, что для первичного обследования лучше всего подойдет ультразвуковое исследование брюшинной полости. Ультразвук имеет прекрасное соотношение цена-качество. Однако при подозрении на опухолевую патологию в забрюшинном пространстве или брюшной полости лучше воспользоваться более точным и информативным методом и записаться на магнитно-резонансную томографию.
Список литературы:
- Ринк, П. Магнитный резонанс в медицине / П. Ринк. М.: «ГЭОТАР-МЕД», 2003.
- Бальтер С.А., Миронова Г.Т. Ультразвуковая диагностика. Нормативные материалы и методические рекомендации.//Москва.- 1990.
- Белавина Е.В., Летягин А.Ю., Коростышевская A.M. МР-томография органов брюшной полости и забрюшинного пространства у онкологических пациентов в предоперационном периоде.//Тезисы докл. междунар. Конференции «МР в медицине».- Казань. 1997.
- Акберов Р.Ф. Комплексная лучевая диагностика заболевания и опухолей поджелудочной железы .- Учебное пособие. Казань, 1999.
- 9. Бабкин В.П. Ультразвуковая диагностика в онкологии / В.П. Бабкин, Л.Б. Цодикова. М.: Книга, 1988.
- Madhuranthakam AJ, Yuan Q, Pedrosa I. Quantitative Methods in Abdominal MRI: Perfusion Imaging. Top Magn Reson Imaging. 2017;26(6):251-258.
- Ntoulia A, Anupindi SA, Darge K, Back SJ. Applications of contrast-enhanced ultrasound in the pediatric abdomen. Abdom Radiol (NY). 2018;43(4):948-959.
- Верзакова И.В. Ультрасонографические методы в диагностике и лечения острых хирургических заболеваний органов брюшной полости и послеоперационных осложнений: Автореф. дис. .канд. мед. наук. — Уфа, 1999.
- Зубарев А.В. Магнитно-резонансная томография, компьютерная томография и ультразвуковое исследование при гемангиомах печени / А.В Зубарев, О.И. Белинченко, В.Е. Синицын // Вестник рентгенологиии. 1990. - № 2.
- Комаров Ф.И. Комплексная лучевая диагностика заболеваний органов брюшной полости и забрюшинного пространства / Ф.И. Комаров, П.О. Вязицкий, Ю.К. Селезнев. Атлас. М.: медицина. - 1993.
- Комаров Ф.И. Комплексная лучевая диагностика заболеваний органов брюшной полости и забрюшинного пространства / Ф.И. Комаров, П.О. Вязицкий, Ю.К. Селезнев. Атлас. М.: медицина. - 1993.
Информационные статьи о диагностике
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ