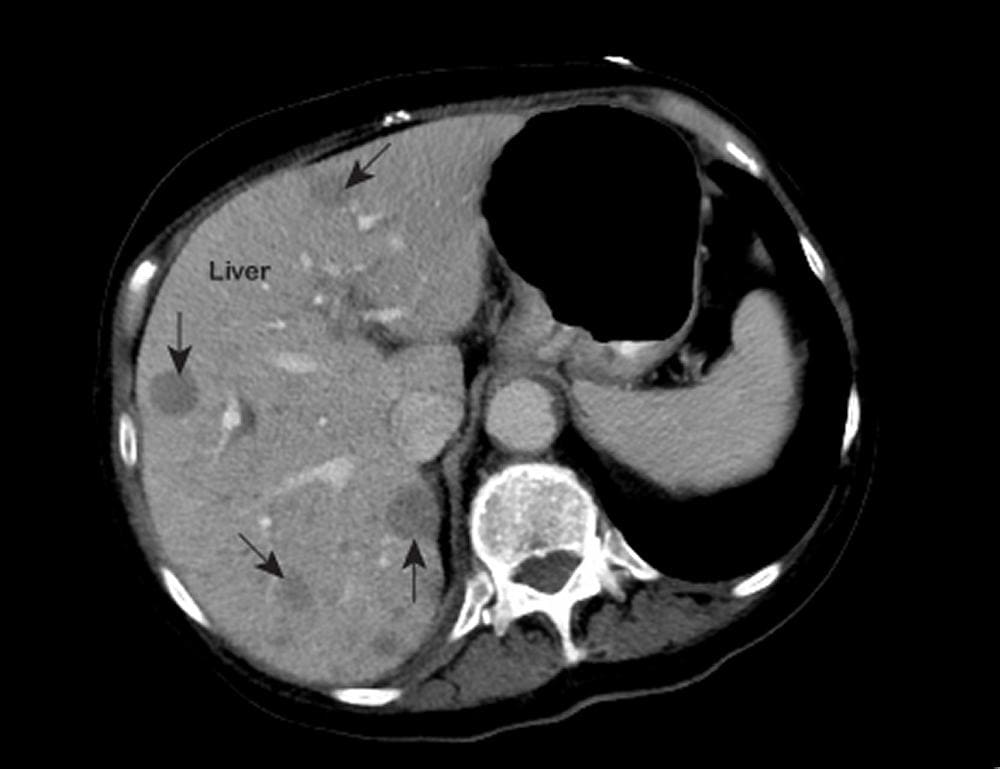
 Рак печени - это злокачественная опухоль, которая обнаруживается в данном органе пищеварения, который помогает перерабатывать пищу и выводить токсины из организма. Иногда рак может возникнуть в печени (первичный рак печени) или распространиться на нее из другого органа (вторичный рак - метастазы).
Рак печени - это злокачественная опухоль, которая обнаруживается в данном органе пищеварения, который помогает перерабатывать пищу и выводить токсины из организма. Иногда рак может возникнуть в печени (первичный рак печени) или распространиться на нее из другого органа (вторичный рак - метастазы).
Первичная МР-диагностика рака печени потребует проведения МРТ брюшной полости с контрастом и последующей консультации у онколога. МРТ брюшной полости при раке печени чаще всего назначается для дифференциальной диагностики данного заболевания и оценки эффективности лечения.
Что такое рак печени?
МРТ при диагностике рака печени
Первичная диагностика рака печени потребует комплексного подхода, который может включать:
- анализы крови;
- УЗИ печени;
- МРТ органов брюшной полости;
- МР-холангиография;
- КТ органов брюшной полости с контрастированием;
- биопсия.
Магнитно-резонансная томография является высокоинформативным методом онкопоиска. Для диагностики потребуется проведения МРТ с контрастным усилением. В ходе обследования пациенту введут через вену локтя специальное контрастное вещество на базе солей гадолиния. По типу накопления и сброса контрастного вещества врач сможет:
- выявить мелкие опухолевые очаги
- оценить злокачественный потенциал образования
- определить инвазию в соседние ткани
- провести поиск метастаз
- стадировать раковую опухоль.
Как только диагностика будет завершена, рентгенолог начнет расшифровку полученных томограмм. Время такой работы составит от 40 минут до 1 часа. По завершении интерпретации данных врач отдаст пациенту заключение и снимки на пленочном носителе или в электронном виде. С этой информацией необходимо идти на прием к лечащему врачу для постановки окончательного диагноза и определения тактики раковой терапии.
Если пациенту диагностировали другой вид рака, и специалист считает, что он мог распространиться на печень (вторичный рак печени), больному проводят ПЭТ-сканирование.
Диагностическая магнитно-резонансная томография
Противопоказания к МРТ
Список литературы:
- Алимпиев C.B. Диагностика и лечение доброкачественных опухолей печени: дис. канд. мед. наук. - М., 2001. - 166 с.
- Альперович Б.И. Доброкачественные опухоли печени: диагностика, лечение. / Б.И. Альперович, В.А. Вишневский, A.B. Шабунин. - Томск: Красное знамя, 1998. - 306 с.
- Помелов B.C. Диагностическая тактика при очаговых поражениях печени. / B.C. Помелов, В.А. Вишневский // Очаговые поражения печени и опухоли печеночных протоков: матер. второй конф. хирургов-гепатологов. - Киров, 1994. - С. 89-91.
- Терновой С.К. Магнитно-резонансная томография в диагностике очаговых заболеваний печени (обзор литературы). / С.К. Терновой, C.B. Шахиджанова // Медицинская визуализация. - 1999. - №4. - С. 14-23.
- Яценко Т.Г. Сравнительная оценка методов диагностики новообразований печени: автореф. дис. канд. мед. наук. - Уфа, 2003. - 24с.
- Witt JS, Rosenberg SA, Bassetti MF. MRI-guided adaptive radiotherapy for liver tumours: visualising the future. Lancet Oncol. 2020 Feb;21(2):e74-e82. doi: 10.1016/S1470-2045(20)30034-6. PMID: 32007208.
-
Hwang JA, Kim YK, Min JH, Song KD, Sohn I, Ahn HS. Non-contrast liver MRI as an alternative to gadoxetic acid-enhanced MRI for liver metastasis from colorectal cancer. Acta Radiol. 2019 Apr;60(4):441-450. doi: 10.1177/0284185118788901. Epub 2018 Aug 21. PMID: 30130970.
-
Laing AD, Gibson RN. MRI of the liver. J Magn Reson Imaging. 1998 Mar-Apr;8(2):337-45. doi: 10.1002/jmri.1880080213. PMID: 9562060.
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ



















