Опухоль головного мозга - это рост клеток в мозге, которые размножаются ненормальным, неконтролируемым образом. Первичная диагностика опухоли головного мозга потребует проведения МРТ головного мозга с контрастом, желательно на томографе с индукцией магнитного поля не менее 1.5 Тесла, и последующей консультации онколога или невролога. МРТ при опухоли головного мозга обычно назначается для:
- точной локализации опухоли;
- уточнения размеров и количества патологических очагов;
- уточнения степени инвазии опухоли в соседние структуры мозга;
- выявления злокачественного потенциала опухоли;
- онкопоиска метастаз;
- планирования операционного вмешательства по удалению опухоли;
- оценки изменения тканей головного мозга в динамике после проведенного лечения.
МРТ головного мозга при опухоли мозга чаще всего осуществляют для дифференциальной диагностики образования, выявления его злокачественного потенциала или мониторинга эффективности лечения.
Виды опухолей головного мозга
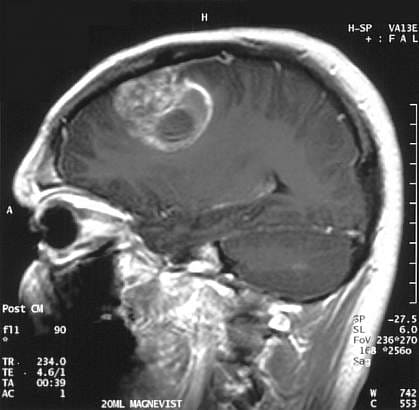 Частота заболеваемости первичными опухолями головного мозга (ОГМ) достигает 14 на 100 000 населения и составляет 1,8-2,5% от общего числа злокачественных новообразований, занимая 9-10 место в структуре их заболеваемости в развитых странах. Слово "опухоль" (tumor) является синонимом слова "новообразование"(neoplasm) - последнее формируется за счет аномально быстрого роста клеток. В медицине принято различать доброкачественные и злокачественные опухоли головного мозга. Отдельно выделяют категорию опухолей, склонных к метастазированию. Опухоли головного мозга классифицируются в зависимости от того, насколько быстро они растут и насколько вероятно, что они вырастут снова после лечения. Опухоли 1 и 2 степени являются низкими, а опухоли 3 и 4 степени - высокими. Выделяют 2 основных типа опухолей головного мозга:
Частота заболеваемости первичными опухолями головного мозга (ОГМ) достигает 14 на 100 000 населения и составляет 1,8-2,5% от общего числа злокачественных новообразований, занимая 9-10 место в структуре их заболеваемости в развитых странах. Слово "опухоль" (tumor) является синонимом слова "новообразование"(neoplasm) - последнее формируется за счет аномально быстрого роста клеток. В медицине принято различать доброкачественные и злокачественные опухоли головного мозга. Отдельно выделяют категорию опухолей, склонных к метастазированию. Опухоли головного мозга классифицируются в зависимости от того, насколько быстро они растут и насколько вероятно, что они вырастут снова после лечения. Опухоли 1 и 2 степени являются низкими, а опухоли 3 и 4 степени - высокими. Выделяют 2 основных типа опухолей головного мозга:
- доброкачественные опухоли головного мозга низкой степени злокачественности (1 или 2 степени), что означает, что эти новообразования растут медленно и с меньшей вероятностью вернутся после лечения;
- раковые опухоли головного мозга высокой степени злокачественности (3 или 4 степени).
Внутри злокачественных новообразований по месту локализации выделяют опухоли, которые начинаются либо в головном мозге (первичные опухоли), либо распространяются в мозг из других источников (вторичные опухоли).
По статистике, наиболее распространенными видами опухоли головного мозга являются:
- менингиомы - формируются из различных клеток мягких мозговых оболочек (тонкий слой ткани, который выстилает головной и спинной мозг);
- глиомы или астроцитомы - формируются из астроцитов и других видов глиальных клеток, обеспечивающих среду обитания для нервных клеток;
- метастазы - являются результатом метастазирования из другого органа, в котором развилась злокачественная опухоль.
Признаки опухоли головного мозга и риски
Симптомы опухоли головного мозга различаются в зависимости от конкретной пораженной области. Общие симптомы включают:
- головные боли;
- головокружения, обмороки, помутнение сознания;
- судороги;
- постоянное недомогание и прогрессирующая слабость;
- тошнота и рвота;
- сонливость или инсомния;
- психические или поведенческие изменения, такие как проблемы с памятью или изменения личности;
- паралич одной стороны тела;
- проблемы со зрением, слухом, речью, координацией движения.
На первичном этапе у пациента может не быть никаких симптомов, или они могут со временем развиваться очень медленно.
Причины возникновения большинства опухолей головного мозга на данный момент в медицине полностью не изучены, но есть несколько факторов риска, которые могут увеличить ваши шансы на развитие новообразований головного мозга:
- возраст - риск получения опухоли головного мозга увеличивается с возрастом (большинство опухолей головного мозга случается у пожилых людей в возрасте от 85 до 89 лет), хотя некоторые типы опухолей головного мозга чаще встречаются у детей;
- излучение - на воздействие радиации приходится очень небольшое число опухолей головного мозга;
- некоторые типы опухолей головного мозга чаще встречаются у людей, которые прошли лучевую терапию, компьютерную томографию или рентген головы;
- семейный анамнез и генетические состояния - известно, что некоторые генетические состояния повышают риск развития опухоли головного мозга, включая туберозный склероз, нейрофиброматоз 1 типа, нейрофиброматоз 2 типа и синдром Тернера.
Если у пациента диагностировали опухоль головного мозга, то прогноз на излечение будет зависеть от нескольких факторов, включая возраст и тип опухоли, эффективность терапии и общее состояние здоровья. Показатели выживаемости трудно предсказать, поскольку мозговые опухоли встречаются редко и бывают разных типов. По медицинской статистике, около 15 из каждых 100 человек с раковой опухолью головного мозга после постановки диагноза выживают в течение 10 или более лет.
Что покажет МРТ головного мозга при опухоли?
МРТ головного мозга позволяет качественно и количественно оценивать характеристики различных морфологических составляющих опухолей (строма, кисты, области некроза, перитуморальный отек, дополнительные включения), что необходимо для планирования и проведения оперативного лечения.
МРТ четко определяет границы низкодифференцированных опухолей и границ других патологических процессов.
МРТ позволяет проводить дифференциальный диагноз между злокачественными опухолями и абсцессами, менингиомами и невриномами, интракраниальных лимфом, рецидивов внутримозговых опухолей и лучевых поражений.
МРТ позволяет диагностировать эпидермоидные кисты.
Стандартная магнитно-резонансная томография головного мозга обычно используются для анатомической диагностики опухолей головного мозга. Предварительное планирование и оценка реакции после лечения в значительной степени зависят от магнитно-резонансной томографии с гадолинием. Передовые методы магнитно-резонансной томографии и ПЭТ-визуализация предлагают физиологическую, метаболическую или функциональную информацию о биологии опухоли, которая выходит за рамки диагностического выхода стандартной анатомической визуализации. С появлением комбинированных сканеров визуализации ПЭТ/МР мы вступаем в эпоху, в которой отношения между различными элементами метаболизма опухоли могут одновременно исследоваться с помощью мультимодальной магнитно-резонансной визуализации и ПЭТ-визуализации.
Нейровизуализация опухолей головного мозга выполняется с использованием магнитно-резонансной визуализации с контрастом гадолиния, за исключением случаев, когда существуют противопоказания. Анатомические оценки магнитно-резонансной томографии формируют основу, на которой принимаются решения по лечению.
МРТ перфузия характеризует васкулярность в опухолях головного мозга и окружающих тканях. Многие опухоли головного мозга демонстрируют повышенную плотность сосудов на единицу объема ткани, чаще всего количественно оцениваемую МРТ перфузией как увеличение объема мозговой крови или мозгового кровотока внутри опухоли по сравнению с нормальной тканью мозга.
Диффузионно-взвешенная визуализация чувствительна к движению молекул воды в 3 измерениях внутри ткани . Рассчитанные карты коэффициентов видимой диффузии (ADC) представляют собой средство количественной оценки видимой диффузии молекул воды без эффектов T1- и T2-расслабляемости, присущих самим диффузионно-взвешенным изображениям. Относительно низкие значения АЦП, наблюдаемые при определенных опухолях головного мозга (например, менингиомах и лимфоме), объясняются повышенной опухолевой клеточностью, хотя поражения неопластической центральной нервной системы (ЦНС), как правило, могут показывать низкие значения АЦП (например, острые инфаркты, пиогенные абсцессы) по другим причинам.
Было показано, что диффузионное тензорное изображение различает низкокачественное и высококачественное глиому и отличает глиобластому от метастазов. Диффузионная тензорная визуализация также лучше определяет края первичных опухолей головного мозга, чем только обычная магнитно-резонансная томография, в то время как диффузионная трактография изменяет хирургическое планирование и может обеспечить большую резекцию при одновременном повышении хирургической безопасности.
МРТ при злокачественной опухоли головного мозга выявляет следующие характерные признаки:
- Гиперинтенсивные или гипоинтенсивные опухолевые образования на Т1- и Т2-взвешенных изображениях, что указывает на наличие опухоли, её размер, форму и степень инвазии в окружающие ткани мозга.
- Контрастное усиление опухоли при внутривенном введении контрастного вещества, что помогает определить границы опухоли и её активные зоны, особенно при высокозлокачественных новообразованиях, таких как глиобластома или метастатические опухоли.
- Перитуморальный отёк, который проявляется как гиперинтенсивные зоны вокруг опухоли на Т2-взвешенных изображениях и FLAIR, что свидетельствует о воспалительном процессе и нарушении кровообращения в прилегающих тканях.
- Нарушение нормальной анатомии мозга, смещение структур мозга или компрессия желудочков, что указывает на объёмный эффект опухоли и её влияние на внутричерепное давление.
- Некротические участки внутри опухоли, которые визуализируются как гипоинтенсивные зоны, что характерно для агрессивных и быстрорастущих опухолей, таких как глиобластома, и свидетельствует о недостаточном кровоснабжении в центре новообразования.
Протоколы МРТ головного мозга
МРТ или КТ при опухоли головного мозга - что лучше?
В настоящее время существует множество инвазивных и неинвазивных методов диагностики опухолевых образований. К инвазивным относятся клинические лабораторные анализы. К неинвазивным относятся:
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
- Позитронно-эмиссионная томография (ПЭТ-КТ или ПЭТ-МРТ).
Общепризнанным методом обнаружения различных опухолей головного мозга является магнитно-резонансная томография, которая позволяет получить детальное изображение тканей серого и белого вещества, мозговых оболочек.
Основные диагностические преимущества МРТ:
- МРТ головного мозга при опухоли головы позволит провести онкопоиск, распознать опухоль, определить границы и оценить размеры новообразования.
- МР-томография является безопасным методом диагностики, не сопряженным с лучевой нагрузкой.
- Принцип работы МРТ основан на существовании естественной разницы в содержании атомов водорода (протонов) в воде и липидов. Контрастность изображения достигается за счёт различного содержания воды и липидов в тканях и их участках. Это позволяет достигать высокой разрешающей способности и с большой точностью дифференцировать ткани.
Основные недостатки МРТ:
- Относительно длительная процедура (от 30-40 мин).
- Сложности с применением у больных с клаустрофобией.
- Невозможность использования МРТ для пациентов с имплантами, содержащими ферромагнитные металлические элементы, и сосудистыми клипсами головного мозга.
Основные диагностические преимущества КТ:
- КТ головного мозга обладает возможностями выявления опухолей малых размеров до 2 мм.
- Быстрота проведения по сравнению с МРТ и ПЭТ. Обследование занимает в нативной версии 2-3 минуты, а в контрастной версии - 15 минут.
Основные недостатки КТ:
- КТ дает значительную лучевую нагрузку на мозг.
- Контраст между опухолью и здоровыми тканями на изображениях не всегда хорошо виден, что снижает диагностическую точность при задаче дифференциальной диагностики злокачественного потенциала опухоли.
Основные диагностические преимущества ПЭТ:
- Применение ПЭТ позволяет оценить метаболизм мозга.
Основные недостатки ПЭТ:
- Высокая стоимость. Соотношение цены МРТ с контрастированием к ПЭТ приблизительно 1/5.
- Требует больших временных затрат.
- Невозможно проведение частых контрольных исследований из-за явного вреда здоровью от вводимых препаратов различных изотопов.
Как правильно сделать МРТ при опухоли головного мозга?
Качественная дифференциальная диагностика опухоли головного мозга потребует проведения МРТ головного мозга на аппарате с мощностью магнитного поля не менее 1,5 Тс с применением контрастного вещества на базе солей гадолиния. Само обследование с контрастом занимает 50-60 минут. Во время исследования контрастное вещество вводится в вену руки через катетер или инъекцию. К катетеру может быть подключен флакон с физиологическим раствором. Раствор обеспечивает постоянную промывку системы, что предотвращает ее закупорку до введения контрастного материала. Далее, вокруг головы размещаются передаточно-приемные катушки, посылающие и принимающие радиоволны. После всех подготовительных действий стол с пациентом перемещается внутрь магнита, а радиолог и средний медицинский персонал на период исследования покидают процедурный кабинет. Основная задача пациента - сохранять полную неподвижность головы и не говорить. От выполнения этого простого требования во многом зависит качество получаемых томограмм и итоговая результативность диагностики.
Как сделать качественную магнитно-резонансную томографию
Противопоказания к МРТ
Список литературы:
- Зозуля Ю.А. Кровоснабжение опухолей полушарий головного мозга и наблюдаемых при них изменениях мозгового кровообращения. // Докторская диссертация, Киев. - 1965.
- Корганов Я.Н. Метастатические раковые опухоли головного мозга. // В книге: Труды 1 Всероссийской конференции нейрохирургов. - J1. - 1958 .
- Нерсесянц С.И. Клиника и морфология метастазов рака головного мозга. // Автореф. канд. дисс. - М. - 1966.
- Роль магнитно-резонансной томографии в диагностике первичных и метастатических опухолей головного мозга. /Л.А.Тютин, В.Н.Зейдлиц, Р Г.Дохлин, О.Ф.Позднякова // Вопросы онкологии. - 1995. - Т.41. - №1. - С.84-86.
- Ярцев В.В. Ангиография при метастазах рака в головной мозг./ Ярцев В.В. //Вопросы нейрохирургии. - 1975. - №3. - С. 12-19.
- Wadhwa A, Bhardwaj A, Singh Verma V. A review on brain tumor segmentation of MRI images. Magn Reson Imaging. 2019 Sep;61:247-259. doi: 10.1016/j.mri.2019.05.043. Epub 2019 Jun 11. PMID: 31200024.
- Young RJ, Knopp EA. Brain MRI: tumor evaluation. J Magn Reson Imaging. 2006 Oct;24(4):709-24. doi: 10.1002/jmri.20704. PMID: 16958058.
- Ginat DT, Swearingen B, Curry W, Cahill D, Madsen J, Schaefer PW. 3 Tesla intraoperative MRI for brain tumor surgery. J Magn Reson Imaging. 2014 Jun;39(6):1357-65. doi: 10.1002/jmri.24380. PMID: 24921066.
 ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ
ЕДИНЫЙ ЦЕНТР ЗАПИСИ НА МРТ И КТ



















